Tratamiento del sangrado digestivo alto.
Tratamiento del sangrado digestivo alto. |
1. INTRODUCCIÓN. El sangrado digestivo alto (SDA) se define como la presencia de sangre en el tracto digestivo alto, proveniente de la mucosa o vasos sanguíneos que se localizan entre el esófago y el ángulo de Treitz. Las principales manifestaciones clínicas asociadas al SDA están dadas por la presencia de hematemesis, melena y en algunos casos hematoquezia, esta última relacionada con sangrados que cursan con aceleración del tránsito intestinal.
En el Hospital de Especialidades Carlos Andrade Marín el SDA es un motivo frecuente de consulta en urgencias, que implica además un importante número de ingresos tanto al área crítica de Urgencias, Unidad de Cuidados Intensivos y hospitalización. La mortalidad por esta causa es variable, se estima en 3,5% al 10,0% y esta depende sobre todo de la edad del paciente y sus posibles enfermedades asociadas, la cuantía del sangrado y los hallazgos que se encuentren durante la realización del procedimiento endoscópico. El sangrado digestivo alto es autolimitado o cesa espontáneamente en el 80,0% de los casos. La causa más frecuente es la hemorragia por úlcera péptica (25,0% ulcera duodenal–23,0% ulcera gástrica). Con este protocolo clínico buscamos normar el manejo hospitalario de los pacientes que ingresan al área de Urgencias con el fin de unificar criterios que conlleven al manejo adecuado de los pacientes con sangrado digestivo alto.
Palabras Clave:Hematemesis; Úlcera Duodenal; Hemorragia; Úlcera Gástrica; Protocolos Clínicos; Angiografía.
1. INTRODUCTION. Upper digestive tract bleeding (SDA) is defined as the presence of blood in the upper digestive tract, coming from the mucosa or blood vessels that are located between the esophagus and the Treitz angle. The main clinical manifestations associated with SDA are given by the presence of hematemesis, melena and in some cases hematochezia, the latter related to bleeding that occurs with the acceleration of intestinal transit
In the Hospital of Specialties Carlos Andrade Marín, the SDA is a frequent reason for consultation in the emergency room, which also implies an important number of admissions to the critical area of Emergency, Intensive Care Unit and hospitalization. Mortality from this cause is variable, it is estimated at 3,5% to 10,0% and this depends above all on the age of the patient and their possible associated diseases, the amount of bleeding and the findings that are found during the performance of the endoscopic procedure. High digestive bleeding is self-limiting or ceases spontaneously in 80,0% of cases. The most frequent cause is peptic ulcer hemorrhage (25,0% duodenal ulcer -23,0% gastric ulcer). With this clinical protocol, we seek to regulate the hospital management of patients who enter the Emergency Department to unify criteria that lead to the proper management of patients with high digestive bleeding
Keywords:Hematemesis; Duodenal Ulcer; Hemorrhage; Gastric Ulcer; Clinical Protocols; Angiography; Mor-tality; Morbidity.
Coadyuvar a los profesionales de la medicina en el proceso de toma de decisiones sobre las intervenciones sanitarias de una condición clínica especializada y específica en circunstancias concretas
Proveer recomendaciones basadas en la evidencia para una mejor práctica en el manejo del sangrado digestivo alto
Reducir la mortalidad y la necesidad de cirugía mayor en los pacientes con sangrado
Evitar hospitalización innecesaria de pacientes con sangrado digestivo alto que no están en riesgo de complicaciones
Este protocolo clínico es un instrumento normativo, de orientación eminentemente de práctica médica1, en el que se busca unificar criterios y tener como resultado adecuado el manejo del paciente con sangrado digestivo alto; va dirigido a Médicos Gastroenterólogos, Endoscopistas, Emergenciólogos, Intensivistas, Médicos de Familia y de Atención Primaria, Imagenólogos Intervencionistas y Cirujanos Generales de las diferentes unidades médicas del Sistema Nacional de Salud
Sangrado digestivo Alto: Es la pérdida sanguínea situada por encima del ligamento de Treitz; Clínicamente se manifiesta en forma de hematemesis de sangre fresca o en «poso de café», de melena o, con menor frecuencia, como hematoquezia. El sangrado digestivo alto (SDA) tiene una incidencia aproximada de 50 a 150 cada 100.000 habitantes/año, presenta una mortalidad del 3,5% al 10,0%, y de 33,0% en los pacientes hospitalizados por otra razón2,3. La hemorragia digestiva aguda constituye un problema médico que conlleva una significativa morbilidad, mortalidad y un elevado consumo de recursos sanitarios
Melena: Se define como la deposición de heces negras, “pegajosas”, “alquitranadas” y malolientes que hasta un 95,0% constituyen un sangrado digestivo alto (SDA) que indica una extravasación de sangre procedente de tramos del tubo digestivo proximales al ángulo de Treitz. En el resto la sangre procede de tramos más distales (intestino delgado o colon derecho).
Hematemesis: significa vómitos de sangre que puede ser de color rojizo si es reciente y negro o en poso de café cuando es sangre digerida
Sangrado Digestivo Ocultos:El sangrado digestivo oculto (SDO) hace referencia a la presentación inicial de un test de sangre oculta en heces (SOH) positivo y/o anemia ferropénica (AF), sin evidencia de sangre fecal visible por el paciente o el médico, mientras que el sangrado digestivo de origen incierto (SDI) es aquél que persiste o recurre (por ejemplo, test de SOH o AF recurrente o persistente o sangrado visible) tras un estudio inicial endoscópico alto o colonoscopia.
| Frecuentes | Infrecuentes | Menos frecuentes | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Fuente. Base de datos de la investigación. Elaborado por. Autores | ||||||||||
Ulcera duodenal (25,0%) |
Ulcera esofágica |
Erosiones gástricas / gastropatía |
||||||||
Ulcera gástrica (23,0%) |
Duodenitis erosiva |
Esofagitis |
||||||||
Várices esofágicas (25,0%) |
Fístula aorta entérica |
Lesiones De Cameron |
||||||||
Desgarro de Mallory Weiss |
Hemofilia |
Lesiones de Dieulafoy |
||||||||
Enfermedad pancreática |
Angiodisplasia |
|||||||||
Enfermedad de Crhon |
Gastropatía por Hipertensión porta |
|||||||||
Ectasia vascular antral gástrica
(estómago de sandía) |
||||||||||
Neoplasías |
||||||||||
Cargo |
Responsabilidad / Autoridad / Funciones |
|||||||||
Jefe de la Unidad |
Garantizar la aplicación y autorizar los procesos que permitan el cumplimiento del presente protocolo |
|||||||||
Médico Tratante, Médico Postgradista, Médico General. |
Contribuir con la recepción, atención, evaluación hemodinámica, revisión de historial clínico del paciente para establecer el diagnóstico y tratamiento oportuno del paciente. |
|||||||||
Jefa de Enfermeras |
Garantizar la aplicación y autorizar los procesos que permitan el cumplimiento del presente protocolo. |
|||||||||
Enfermeras |
Administrar la medicación y permitir el cumplimiento de los procesos establecidos por el personal médico. |
|||||||||
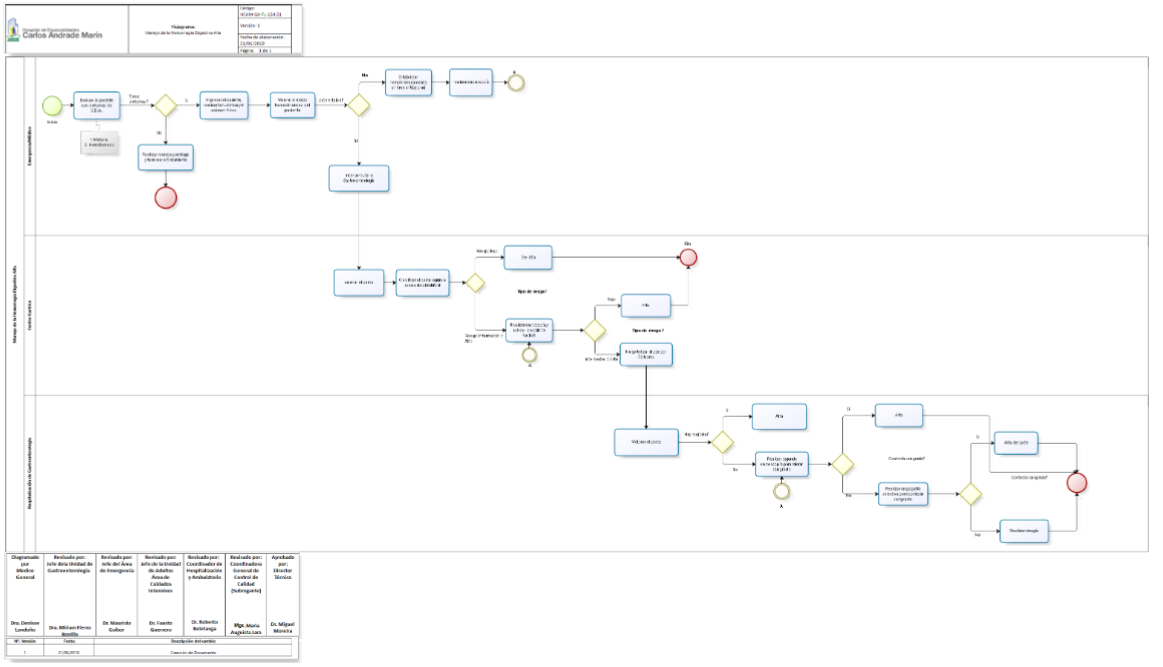
Evaluar el estado hemodinámico e iniciar las medidas de reanimación si se detecta shock o hipovolemia. Además de monitorizar las constantes vitales (presión arterial y frecuencia cardíaca). Realizar una historia clínica detallada y exploración física adecuada. El objetivo es determinar los requerimientos e intervención urgente del paciente (endoscopia, transfusión, cirugía, etc.) o incluso si se puede retrasar la endoscopia o si es posible el manejo ambulatorio.
Se basa en las manifestaciones clínicas de sangrado, iniciando con el examen físico en el cual es de suma importancia la realización del tacto rectal, analítica de laboratorio y pruebas alteradas, historia clínica detallada. Al inicio el hematocrito suele estar normal si se trata de una hemorragia muy aguda. Entre los métodos diagnósticos tenemos:
Debe realizarse luego de la estabilización hemodinámica del paciente en las primeras 24 horas salvo contraindicación. Esto reduce la necesidad de transfusiones, estancia hospitalaria y la necesidad de cirugía. Además, es importante para determinar los pacientes con riesgo de resangrado y para ello el factor pronóstico más importante para predecir el resangrado de una úlcera péptica es su aspecto endoscópico en el momento del diagnóstico, la endoscopia ademas permite realizar terapeutica.
Se encuentra limitada a aquellos pacientes con sangrado digestivo alto persistente y no ha podido localizarse su origen por endoscopia alta o baja, y que, por su gravedad, resulta necesario llegar a un diagnóstico de la lesión. Detecta una cantidad mínima de extravasación de sangre de 0.5 ml/min. También puede tener utilidad terapéutica actuando sobre la lesión sangrante. Entre las complicaciones de la embolización la más grave es la isquemia intestinal.
Tiene un mayor rendimiento diagnóstico como técnica alternativa en el sangrado digestivo de origen oscuro. En el sangrado digestivo agudo está indicada cuando la gastroscopia y la colonoscopia son normales, juntamente con la arteriografía o la angiotomografia, y previa enteroscopía.
Se realizará cuando se haya descartado el origen gastroduodenal por gastroscopia y del colon por colonoscopia. Es una técnica delicada, requiere sedar al paciente y nos permitirá visualizar el intestino delgado más allá del ángulo de Treitz. Y en caso de hallar una lesión sangrante realizar un tratamiento endoscópico.
Utiliza hematíes marcados con tecnecio 99; la acumulación del radioisótopo en el lugar de la hemorragia puede ser detectada con el contador gamma. Es capaz de detectar sangrados con extravasación baja 0.1 ml/min, con una capacidad de diagnóstico que varía del 50,0-70,0%. Se utilizará en aquellos casos de sangrado digestivo de origen no aclarado7.
Tanto antes como después de la endoscopia se debe realizar una valoración pronostica. Como instrumento de soporte para la estratificación se recomienda el uso de escalas pronosticas. Las más conocidas son las de Rockall y la de Blatchford. La escala de Blatchford utiliza datos clínicos y de laboratorio, mientras que la escala de Rockall incluye también variables endoscópicas. Una puntuación de cero en la escala de Blatchford permite identificar un pequeño subgrupo de pacientes de muy bajo riesgo que podrían ser dados de alta incluso sin necesidad de realizar gastroscopia urgente.
En relación con el estado hemodinámico del paciente es importante mantener vigilancia de signos vitales, los cuales nos permiten estimar las perdidas hemáticas y clasificar al paciente de acuerdo a las alteraciones de los signos vitales, por lo que es recomendable el uso de la clasificación de la hemorragia
Tras la endoscopia los pacientes de bajo riesgo de recidiva pueden ser dados de alta inmediatamente si cumplen los criterios adecuados. El alta hospitalaria temprana en estos pacientes reduce significativamente los costes y no aumenta las complicaciones ni la mortalidad. Los criterios para el alta precoz son: úlcera de base limpia o mancha de hematina, estabilidad hemodinámica, ausencia de enfermedades graves, fácil acceso al hospital y adecuado apoyo familiar en el domicilio del paciente.
Por otro lado, es necesario ingresar a los pacientes de mayor gravedad que son fundamentalmente aquellos con estigmas endoscópicos de alto riesgo que han requerido tratamiento endoscópico. Dado que la mayor parte de recidivas acontecen durante este período, se recomienda un ingreso mínimo de 72 horas. Debe valorarse el ingreso de los pacientes con sangrados más graves en unidades de cuidados intensivos o unidades de sangrantes, en especial si presentan inestabilidad hemodinámica y/o sangrado activa persistentes
Los factores que permiten identificar a los pacientes de alto riesgo de recidiva y mortalidad tras el tratamiento endoscópico son: a) clínicos: edad avanzada, comorbilidad grave y shock hipovolémico, y b) endoscópicos: causa del sangrado (la úlcera péptica presenta un peor pronóstico que las erosiones gastroduodenales o el síndrome de Mallory-Weiss), úlceras de tamaño superior a 2 cm, hemorragia activa en al momento de la endoscopia, especialmente hemorragia pulsátil y la localización en la cara posterior de bulbo o porción alta de la curvatura menor gástrica12
Variable |
Marcador de riesgo en la admisión |
Puntuación |
||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Fuente. Gallach M, Calvet X, Lanas A, Piñera P, Castro M, Marín C, González G, Pérez A. Guía práctica para el manejo de hemorragia digestiva alta no varicosa. Emergencias. 2013; 25 472-481. Elaborado por. Autores. |
Urea sérica mmol/L |
≥ 6,5 – 7,9 |
2 |
|||||||
8-9,9 |
3 |
|||||||||
10-24,9 |
4 |
|||||||||
≥ 25 |
6 |
|||||||||
Hemoglobina g/dl |
≥ 12 – 13 |
1 |
||||||||
(hombres |
10 – 11,9 |
3 |
||||||||
< 10 |
6 |
|||||||||
Hemoglobina g/dl |
≥ 10 -12 |
1 |
||||||||
(mujeres) |
< 10 |
6 |
||||||||
Presión arterial
sistólica |
100 – 109 |
1 |
||||||||
(mmHg) |
90 – 99 |
2 |
||||||||
< 90 |
3 |
|||||||||
Otros marcadores |
Pulso ≥ 100 |
1 |
||||||||
Presentación con
melena |
1 |
|||||||||
Presentación con
síncope |
1 |
|||||||||
Enfermedad
hepática |
1 |
|||||||||
Insuficiencia
Cardiaca |
2 |
|||||||||
La probabilidad de recidiva hemorrágica puede predecirse a partir de los estigmas endoscópicos de alto riesgo descritos por Forrest. Así, en pacientes con sangrado activo y en aquellos con vaso visible no sangrante (Forrest I y IIa, respectivamente) el tratamiento endoscópico reduce significativamente la probabilidad de recidiva, la necesidad de cirugía urgente y la mortalidad. En caso de coágulo adherido (Forrest IIb) se recomienda lavado vigoroso y realizar tratamiento en función de la lesión subyacente. Si no se desprende el coágulo, se recomienda tratamiento mediante inyección a su través. Finalmente, ante una úlcera limpia o con mancha de hematina (Forrest III) no está indicado tratamiento endoscópico ya que la probabilidad de recidiva es muy baja (<5,0%).
Variable |
Puntuación |
|||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Bajo riesgo < 2 puntos*; Intermedio 3-4 puntos; Alto ≥ 5 puntos. *Serán de riesgo intermedio los pacientes que en la FGS no se identifica ninguna lesión y además, en el estómago hay sangre fresca o el hematocrito es < a 30% o ha presentado hipotensión. HR: hemorragia reciente; HDA: Hemorragia digestiva alta. PAS: presión arterial sistólica. FC: frecuencia cardiaca. WNS: vaso visible no sangrante |
||||||||||
| Fuente. Gallach M, Calvet X, Lanas A, Piñera P, Castro M, Marín C, González G, Pérez A. Guía práctica para el manejo de hemorragia digestiva alta no varicosa. Emergencias. 2013; 25 472-481. Elaborado por. Autores | ||||||||||
Edad (años)) |
<60 |
0 |
||||||||
60-79 |
1 |
|||||||||
>80 |
2 |
|||||||||
Estado Circulatorio |
No schock (PAS > 100 mmHg y Fc < 100 lat/min) |
0 |
||||||||
Taquicardia (PAS > 100 mmHg y Fc < 100 lat/min) |
1 |
|||||||||
Hipotensión (PAS < 100 mmHg |
2 |
|||||||||
Enfermedades asociadas |
Ninguna enfermedad |
0 |
||||||||
Cardiopatía isquémica, insuficiencia cardiaca crónica, otras |
2 |
|||||||||
Insuficiencia renal crónica, cirrosis, neoplasia |
3 |
|||||||||
Diagnóstico |
Mallory-Welss, no lesiones,
no signos de HR |
0 |
||||||||
Todos los demás
diagnósticos |
1 |
|||||||||
Neoplasia esofagoduodena |
2 |
|||||||||
Signos de HR |
No estigmas, hematina |
0 |
||||||||
Sangre fresca en estómago,
HDA activa, WNS, coagulo |
0 |
|||||||||
La utilización de un second-look endoscópico a las 12-24 horas de la endoscopia inicial puede ser útil en pacientes con alto riesgo de recidiva tras el tratamiento endoscópico. Sin embargo, su uso sistemático no resulta coste-efectivo, por lo que debe restringirse a pacientes seleccionados.
Clasificación |
Hallazgo endoscópico |
|||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Fuente. Gallach M, Calvet X, Lanas A, Piñera P, Castro M, Marín C, González G, Pérez A. Guía práctica para el manejo de hemorragia digestiva alta no varicosa. Emergencias. 2013; 25 472-481. Elaborado por. Autores. | ||||||||||
Hemorragia activa |
||||||||||
la |
Hemorragia a chorro |
|||||||||
lb |
Hemorragia en babeo |
|||||||||
Hemorragia reciente |
||||||||||
lla |
Vaso visible no sangrante |
|||||||||
llb |
Coágulo agherido |
|||||||||
llc |
Hematina |
|||||||||
Ausencia de signos de sangrado |
||||||||||
III |
Base de fibrina |
|||||||||
Se basa en restaurar la volemia administración de soluciones cristaloides, transfundir concentrados de hematíes y mantener Hemoglobina en 8 mg/dl, colocar vía central y sonda vesical fija, mantener monitoreo de constantes vitales presión arterial, frecuencia cardíaca, función respiratoria y saturación de oxígeno, Solicitar: Hematocrito, Glóbulos blancos, Plaquetas, Hemoglobina, urea, ionograma, transaminasas, fosfatasa alcalina, Bilirrubina, tiempos de coagulacion, grupo sanguíneo y factor RH.
Se recomienda el empleo de inhibidores de bomba de protones (IBP) administrados inicialmente por vía endovenosa (VEV) con bolo de inicio de 80mg VEV seguido de bomba de perfusión continua a dosis de 200 mg VEV cada 24 hrs durante 72 hrs (3 días). No están indicados la somatostatina o análogos, ya que no hay evidencia científica de su eficacia.
Metodo de Inyeccion: La inyección de soluciones alrededor del vaso sangrante, e incluso dentro del mismo vaso. El primer mecanismo es compresivo y luego vasoconstrictor, esclerosante o favorecedor de la trombosis del vaso. Las sustancias empleadas son cloruro sódico normal o hipertónico, adrenalina al 1/10,000, polidocanol al 1,0%, etanolamina, alcohol absoluto, trombina o goma de fibrina (las dos últimas son poco empleadas).
Metodos Termicos: Es aplicación de calor para lograr hemostasia. Los más conocidos son electrocoagulación multipolar, bipolar, argón plasma
Metodos Mecanicos: La utilización de clips hemostáticos es aún un método poco extendido. Pueden colocarse uno o múltiples en la misma sesión, procurando hacerlo siempre sobre el vaso sangrante, o bien sobre el vaso visible situado en el fondo de la úlcera. En los casos de lesiones sangrantes activas es preferible la inyección de adrenalina en la lesión antes de colocar el clip.
Hemospray: Es un nuevo agente hemostático diseñado para el tratamiento endoscópico del sangrado digestivo. Se trata de un polvo compuesto de partículas biológicamente inertes que, en contacto con la humedad, se convierte en adhesivo formando una barrera mecánica estable. También se ha visto que es capaz de potenciar la formación del coágulo y acortar el tiempo de coagulación. El polvo se administra a través de un catéter que se introduce en el canal de trabajo del endoscopio y se pulveriza en el sitio de la hemorragia bajo guía endoscópica, sin la necesidad de un contacto directo con el tejido. Las ventajas potenciales es su fácil aplicación, no requerir visión frontal de la lesión a tratar y no requerir contacto directo con el tejido.
En caso de recidiva, está indicada una segunda gastroscopia y tratamiento endoscópico repetido. Un segundo tratamiento endoscópico es igual de eficaz que la cirugía y tiene menor mortalidad y, en consecuencia, reduce la necesidad de cirugía y el número de complicaciones. Si fracasa o no es posible un segundo tratamiento endoscópico, la angiografía con embolización selectiva es igualmente eficaz y presenta menos efectos adversos que la cirugía; está especialmente indicada en pacientes de alto riesgo quirúrgico. Si no es posible o tampoco se controla la hemorragia, la alternativa final es la cirugía.
Las 3 medidas fundamentales para evitar la recidiva tras la HDA por úlcera péptica son el diagnóstico y tratamiento de la infección por H. pylori y la adecuada gastroprotección en pacientes que requieren tomar AINE y recomendaciones sobre anticoagulantes
la curación de la infección reduce de manera muy marcada las tasas de recidiva hemorrágica. Por ello, debe investigarse y tratarse la infección en todos los pacientes con SDA por úlcera péptica, duodenitis o gastritis erosiva. Si está presente, se debe tratar y confirmar su erradicación. Los test para H. pylori (ureasa, test del aliento o biopsia) realizados durante el episodio agudo presentan a menudo resultados falsamente negativos. Esto es probablemente atribuible al tratamiento con IBP administrado al ingreso y quizás a la presencia de sangre en el estómago. Por lo tanto, todo test negativo para H. plori, realizado en fase aguda de la hemorragia, debe ser confirmado mediante un segundo test diferido realizado en condiciones óptimas.
Dada la alta prevalencia de infección por H. pylori en los pacientes con úlcera péptica en nuestro medio, una posible estrategia alternativa consiste en realizar tratamiento empírico de la infección en todos los pacientes con SDA por úlcera péptica. Esta estrategia ha sido recomendada por las guías de práctica clínica en nuestro medio y puede resultar altamente coste-efectiva. En este caso, también se recomienda comprobar la ausencia de infección tras el tratamiento
Los pacientes con historia previa de hemorragia digestiva alta que requieran un AINE deben tratarse con un inhibidor selectivo de la COX-2 (p.ej. celecoxib) asociado a un inhibidor de la bomba de protones.
Después de la gastroscopia, la decisión de reiniciar el tratamiento anticoagulante se debe individualizar. En general, se puede considerar reiniciar la anticoagulación cuando el riesgo de eventos tromboembólicos supera el riesgo de resangrado. Esto sucede habitualmente a las pocas horas tras el tratamiento endoscópico de la lesión sangrante. Durante el ingreso se recomienda iniciar heparina de bajo peso molecular y en casos excepcionales de muy alto riesgo de eventos tromboembólicos (por ejemplo: pacientes portadores de prótesis mitrales metálicas) utilizar heparina sódica. Se prefiere la heparina a los anticoagulantes porque el efecto anticoagulante de la heparina sódica revierte muy rápidamente al suspender la administración endovenosa. Además, en caso necesario, el efecto anticoagulante puede revertirse con sulfato de protamina. La heparina e bajo peso molecular tiene una vida media algo más larga (alrededor de 12 horas).
Recomendaciones del Consenso Internacional en los pacientes con sangrado gastrointestinal alto no variceal.
A.- Resucitación, evaluación del riesgo y manejo pre-endoscópico
Evaluar inmediatamente e iniciar una resucitación
Escalas pronosticas son recomendadas para estratificación temprana de pacientes dentro de categorías de alto y bajo riesgo para resangrado y mortalidad
Considerar la colocación de una sonda nasogástrica en pacientes seleccionados porque los resultados pueden tener valor pronóstico
Las transfusiones de sangre se deben administrar a un paciente con un nivel de hemoglobina de ≤7 g /dl
En pacientes que reciben anticoagulantes, se recomienda la corrección de la coagulopatia, pero no se debería retrasar la endoscopia.
Los agentes procineticos no deberían ser usados rutinariamente antes de la endoscopia para aumentar el rendimiento diagnóstico.
Ciertos pacientes con hemorragia digestiva por úlcera aguda quienes tienen bajo riesgo de resangrado en base a criterios clínicos y endoscópicos, pueden ser dados de alta rápidamente después de la endoscopia
Se puede considerar tratamiento pre-endoscopico con inhibidor de la bomba de protones para amenorar el escenario de la lesión endoscópica y disminuir la necesidad de intervención endoscópica, pero no debería retrasar la endoscopia.
B.- Manejo endoscópico
Desarrollar protocolos específicos de la institución para manejo multidisciplinario. Incluyen el acceso a un endoscopista entrenado en la hemostasia endoscópica
Tener a disposición personal de base de apoyo urgente capacitado, para ayudar en la endoscopia
La endoscopia temprana (dentro de las 24 horas de presentación) está recomendada para la mayoría de los pacientes con sangrado gastrointestinal agudo alto.
El tratamiento hemostático endoscópico, no está indicado para pacientes con estigmas de bajo riesgo (una úlcera limpia o basado en punto pigmentado no protuberante en un lecho de la úlcera.
El hallazgo de un coágulo en el lecho de una ulcera justifica apuntar a irrigar en un intento de retiro, con un tratamiento adecuado de la lesión subyacente.
El papel del tratamiento endoscópico de las úlceras con coágulos adherentes es controversial. El tratamiento endoscópico puede ser considerado, a pesar de intensa terapia con inhibidor de bomba de protones solo puede ser suficiente.
El tratamiento hemostático endoscópico está indicado para pacientes con estigamas de alto riesgo (sangrado activo o vaso visible en un lecho de la úlcera).
Inyección de epinefrina sola proporciona una eficacia óptima y se debe utilizar en combinación con otro método.
Clips, termo coagulación, o la inyección esclerosante se debe utilizar en pacientes con lesiones de alto riesgo, solos o en combinación con la inyección de epinefrina.
Una segunda exploración endoscópica de rutina no es recomendable.
Se recomienda un segundo intento de terapia endoscópica en casos de resangrado.
Desarrollar protocolos específicos de la institución para manejo multidisciplinario. Incluyen el acceso a un endoscopista entrenado en la hemostasia endoscópica
Tener a disposición personal de base de apoyo urgente capacitado, para ayudar en la endoscopia
La endoscopia temprana (dentro de las 24 horas de presentación) está recomendada para la mayoría de los pacientes con sangrado gastrointestinal agudo alto.
El tratamiento hemostático endoscópico, no está indicado para pacientes con estigmas de bajo riesgo (una úlcera limpia o basado en punto pigmentado no protuberante en un lecho de la úlcera.
El hallazgo de un coágulo en el lecho de una ulcera justifica apuntar a irrigar en un intento de retiro, con un tratamiento adecuado de la lesión subyacente.
El papel del tratamiento endoscópico de las úlceras con coágulos adherentes es controversial. El tratamiento endoscópico puede ser considerado, a pesar de intensa terapia con inhibidor de bomba de protones solo puede ser suficiente.
El tratamiento hemostático endoscópico está indicado para pacientes con estigamas de alto riesgo (sangrado activo o vaso visible en un lecho de la úlcera).
Inyección de epinefrina sola proporciona una eficacia óptima y se debe utilizar en combinación con otro método.
Clips, termo coagulación, o la inyección esclerosante se debe utilizar en pacientes con lesiones de alto riesgo, solos o en combinación con la inyección de epinefrina.
Una segunda exploración endoscópica de rutina no es recomendable.
Se recomienda un segundo intento de terapia endoscópica en casos de resangrado.
C. Manejo farmacológico
Antagonistas de los receptores H2 no son recomendables para pacientes con hemorragia por ulcera aguda.
No se recomiendan Somatostatina y octreótido para los pacientes con hemorragia por úlcera aguda.
Se debe utilizar un bolo intravenoso seguido de una infusión continua de IBP, para disminuir el resangrado y la mortalidad en pacientes con estigmas de alto riesgo que han sido sometidos a terapia endoscópica exitosa.
Los pacientes deben ser dados de alta con una receta para una sola dosis diaria oral de IBP con una duración según lo dictado por la etiología subyacente.
D. Manejo no endoscópico, no farmacológico
Los pacientes de bajo riesgo pueden alimentarse a las 24 horas después de la endoscopia.
La mayoría de los pacientes quienes habían pasado por hemostasia endoscópica, por estigamas de alto riesgo deben ser hospitalizados por lo menos 72 horas.
>Solicite una consulta quirúrgica para pacientes en los que el tratamiento endoscópico ha fracasado.
Cuando esté disponible, la embolización percutánea puede ser considerado como una alternativa a la cirugía, para pacientes en los que el tratamiento endoscópico ha fracasado.
Test diagnósticos negativos en las pruebas de diagnóstico de H. pylori obtenidos en la fase aguda se debe repetir.
E. Tiempos en la indicación de endoscopia
La prioridad en el Sangrado digestivo alto debe ser corregir perdidas de fluidos y restablecer la estabilidad hemodinámica, se debe iniciar reposición de volemia con soluciones cristaloides, se debe complementar con oxígeno y luego iniciar transfusión de concentrados globulares.
Luego de la estabilización hemodinámica los pacientes deben someterse a la realización de una endoscopia digestiva alta “temprana”, la cual debe ocurrir a las 24 horas de ingresado el paciente.
Pacientes considerados como de alto riesgo (síndrome coronario agudo) se puede plantear la realización del procedimiento endoscópico hasta que mejore su condición clínica.
La endoscopia digestiva alta “muy temprana” es la que se realiza dentro de las 2 y 12 horas de ingreso del paciente y no ha demostrado ningún beneficio adicional en comparación con la endoscopia digestiva alta “temprana".
La endoscopia digestiva alta “muy temprana” tiene alto porcentaje de repetición del estudio para determinar la exactitud del sitio de sangrado, ya que este procedimiento “muy temprano” se ve afectado por la presencia de sangre o coágulos que impiden la adecuada visualización.
La endoscopia digestiva alta “temprana” asegura la identificación precisa del sitio de sangrado, facilita la estratificación del riesgo de resangrado basado en estigmas endoscópicos.
F. Luego del alta, ASA, y AINES
En los pacientes con hemorragia por úlcera previa que requieren un AINE, este debería ser admitido que el tratamiento con un AINE tradicional más IBP, o un inhibidor COX-2 solo, todavía se asocia con un riesgo de importancia clínica para hemorragia ulcerosa recurrente.
En los pacientes con hemorragia por úlcera previa que requieren un AINE, la combinación de un IBP y un inhibidor de la COX-2 se recomienda para reducir el riesgo de hemorragias recurrentes por la de los inhibidores de la COX-2.18 En los pacientes que reciben dosis bajas de ASA y el desarrollo de hemorragia digestiva por úlcera aguda, el tratamiento con ASA debe reiniciarse pronto porque el riesgo de complicaciones cardiovasculares es mayor que el riesgo de sangrado.
En los pacientes con hemorragia por úlcera previa que requieren profilaxis cardiovascular, se debe reconocer que el Clopidogrel solo tiene un mayor riesgo de resangrado que ASA en combinación con un IBP.
G. Manejo Quirúrgico: Indicaciones
Hemorragia masiva: aquella que requiere la transfusión de más de 2000 ml de hemoderivados (5 unidades de concentrado de hematíes) en las primeras 24 horas.
Shock refractario a pesar de medidas de reposición de volumen correctas y de tratamiento endoscópico.
Hemorragia persistente, refractaria al tratamiento endoscópico: aquella que continúa más allá de las 48 horas, a pesar de tratamiento endoscópico.
Hemorragia recidivante, refractaria al tratamiento endoscópico: aquella que recidiva tras 48 horas y sigue siendo refractaria al tratamiento endoscópico.
Hemorragia complicada: cuando la HDA coexiste con obstrucción o perforación.
H. Contraindicación de realización de Endoscopia
Relativas: insuficiencia respiratoria grave, cardiopatía grave, coagulopatía importante, divertículo de Zencker, cirugía de la región cervical, falta de colaboración del paciente.
Absolutas: shock no compensado, angina inestable, aneurisma disecante de aorta, perforación gastrointestina.
Complicaciones: la principal complicación del Sangrado Digestivo Alto es la inestabilidad hemodinámica del paciente, la cual incluso puede provocar la muerte del paciente si no se realiza la resucitación oportuna con hemoderivados y soluciones cristaloides según se establece en el presente protocolo.
Plan de contingencia: descrito en el punto 5.4.3 Fracaso de tratamiento inicial e indicaciones Quirúrgicas: en el cual se establece que si la terapia endoscópica falla se debe recurrir a radiología intervencionista y si esta no tenemos o falla el tratamiento es quirúrgico
Alternativas Terapéuticas: descrito en punto 5.4 de tratamiento y luego se describe las recomendaciones del consenso.
aHECAM: Hospital de Especialidades Carlos Andrade Marín; SDA: Sangrado digestivo alto; ml/min: mililitros/minuto; SDO: Sangrado digestivo oculto, SOH: Sangre oculta en heces, AF: Anemia Ferropénica, SDI: Sangrado Digestivo de Origen Incierto, IBP: inhibidor de bomba de protones, VEV: vía endovenosa, H. pylori: Helicobácter Pylori, AINE: antinflamatorio no esteroideo, COX-2: cicloxigenasa-2.
GJ: Concepción y diseño del trabajo. Recolección y obtención de resultados. Análisis e interpretación de datos. Redacción del manuscrito. DE: Revisión crítica del documento. Aprobación de su versión final. Todos los autores leyeron y aprobaron la versión final del documento.
José David Guzmán Guzmán, Médico Cirujano, Universidad De Oriente Barcelona-Venezuela. Médico Especialista en Gastroenterología Universidad Central De Venezuela Caracas-Venezuela. Médico Tratante Unidad Técnica Gastroenterología, Hospital Carlos Andrade Marín. Quito- Ecuador. ORCID ID: https://ordic.org/0000-0001-9154-9784
Esteban Santiago Dávila Bedoya, Doctor en Medicina y Cirugía, Universidad Central del Ecuador, Médico Especialista en Gastroenterología Universidad San Francisco de Quito. Médico Tratante Unidad Técnica de Gastroenterología, Hospital Carlos Andrade Marín. Quito- Ecuador. ORCID ID: https://ordic.org/0000-0003-1727-6663.
Wilson Fernando Palomeque Quevedo, Doctor en Medicina y Cirugía, Universidad de Cuenca, Médico Especialista en Medicina Interna, Universidad Central del Ecuador. Médico Especialista en Gastroenterología, Universidad Central del Ecuador. Médico Tratante Unidad Técnica de Gastroenterología, Hospital Carlos Andrade Marín. Quito- Ecuador ORCID ID: https://orcid.org/0000-0002-8151-4956.
Se utilizaron recursos bibliográficos de uso libre y limitado. La información recolectada está disponible bajo requisición al autor principal.
El documento fue aprobado por pares, por el Comité de Farmacia y Terapéutica; y por el Comité de Ética en Investigaciones de Seres Humanos CEISH/ HECAM.
La publicación fue aprobada por el Consejo Editorial del HECAM.
El documento se elaboró en la Unidad Técnica de Gastroenterología del HECAM, sin requerir costos institucionales.
Los autores no reportan ningún conflicto de interés
HA las autoridades del hospital y a los funcionarios de la Unidad Técnica de Gastroenterología HECAM.