INFORMES DE CASO
Disección de aorta secundario a trauma, manejo clínico en Hospital General.
Aortic dissection secondary to trauma, clinical
management in General
Hospital.
Byron René Maldonado Cabrera1, Ana Lorena Ortiz
Benavides2, Ítalo Ismael
Ortega Nivelo3, Daniel Alejandro González
Suarez4.

Los pacientes que tienen como antecedentes traumatismos de gran impacto y, sobre todo, cuando han
sido sometidos a una desaceleración
brusca, pueden tener un riesgo significativo de presentar una lesión aórtica cerrada que puede poner en riesgo la vida del paciente1,2. Por lo general las lesiones que más se ob- servan
tras un traumatismo por desaceleración suele
ser, el des-
garro a nivel del istmo aórtico, justo distal a la arteria subclavia3, sin embargo, hasta un 20% de los
pacientes con antecedentes de traumatismo por desaceleración sobreviven lo suficiente para una corrección quirúrgica posterior4,5.
Siempre en un paciente con un traumatismo por desaceleración debe ser evaluado de manera integral, ya
que el riesgo de pre- sentar este
tipo de patologías suele ser alto y no solo depender de que, si el paciente presenta alguna sintomatología para em pezar a diagnosticar este tipo de lesiones intratorácicas6,7, ya que el principal factor
de riesgo para una lesión
aórtica cerrada es la rápida desaceleración ya sea, secundario a colisión de vehículos en movimiento o por caídas
de grandes alturas8,9.
La disección de aorta secundario a un traumatismo por desace leración es una anomalía que se
caracteriza por una rotura de las
capas íntima y media seguida de un intervalo de duración impredecible, para la posterior rotura de la adventicia,además la disección
de aorta puede tener varias clasificaciones (Tabla N°1, 2) dependiendo de su lugar de disección10-12.

 Tabla N°1 Clasificación de Bakey
Tabla N°1 Clasificación de Bakey
Tipo I Compromete la aorta ascendente, el arco y se extiende a la aorta descendente.
Tipo II La disección
se limita a la aorta ascendente y al arco
aórtico.
Tipo III La disección
de origina a nivel de la subclavia izquierda y se extiende en forma distal.

Fuente.
Clasificación de Bakey de la disección aórtica (Kouchoukos, Dougenis. Medical Progress: Surgery of the
Thoracic Aorta. N Eng J Med 1997; 336: 1876 – 1888).
Tabla N°2

Clasificación de Stanford.

Tipo A Proximal o ascendente, con extensión o no al arco y aorta descendente.
Tipo B Distal o descendente.

Fuente.
Clasificación de Stanford de la disección aórtica (Kouchoukos, Dougenis. Medical Progress: Surgery of
the Thoracic Aorta. N Eng J Med 1997; 336: 1876 – 1888).
La disección de aorta secundario a un traumatismo por desacele ración es una patología
que oscila entre el 1,5% al 2% en la que tiene
varias clasificaciones1.
ETIOPATOGENIA
La característica principal de la lesión de la disección de
aórtica tipo B es el daño de la musculatura lisa de la capa media
de la aorta5,13,14, relacionada con la degeneración fisiológica del envejecimiento, ocurre generalmente en
pacientes entre la 5ta y 7ma década de la vida15,16, sumado
a factores predisponentes, entre ellos, principalmente los cambios ateroescleróticos e his toria de hipertensión arterial17.
La disección aórtica tipo B en pacientes
jóvenes se asocia con enfermedades congénitas del co razón18,19 tales como; válvula
aorta bicúspide, coartación de la aorta,
además de alteraciones hereditarias del tejido conectivo como: síndrome de Marfan, Ehlers-Danlos, Noonan o Turner20- 22, en donde hay un daño
conformacional de las fibras de colágeno de la capa media del vaso que son más
proclives a sufrir daño estructural sometidos por la presión arterial
a nivel de las paredes
de la aorta9,10.
En la disección de aorta el evento desencadenante es un
des- garro de la íntima con
hemorragia de los vasos vasorum que paulatinamente
va debilitando la pared y termina en romper la
íntima13,14,23. A este suceso inicial se suman factores que
determi naran la progresión
de la disección factores como: la presión sis tólica, la presión arterial media, y la fuerza de tensión de la pared aórtica24,25. A medida que la sangre
se va acumulando crea una doble luz que puede producir
complicaciones vasculares perifé- ricas por el compromiso
de la obstrucción de la salida del vaso y por la compresión de la luz verdadera por la falsa disminuyendo así el flujo hacia los territorios distales26,27. En un 60% de casos la disección
de aorta puede producir algún grado de insuficiencia aórtica debido a la dilatación de la
raíz aórtica, y finalmente la complicación más grave
y en menor medida la ruptura aórtica6.
La mortalidad de la disección aórtica es alta reportando
hasta de un 90% durante
el primer mes sin tratamiento, las complica ciones de la disección de aorta tipo B
se dan por la ruptura del aneurisma
o por el compromiso arterial de órganos vitales en es pecial
por oclusión de arterias mesentéricas y renales28,29.
PRESENTACIÓN CLÍNICA
El dolor es el principal
síntoma que está presente en el 90% de los pacientes, el mismo es de tipo agudo lancinante de máxima intensidad que se inicia en región
interescapular y que migra a medida que avanza la disección30.
Las manifestaciones neurológicas son frecuentes entre ellas
se puede presentar
un cuadro de focalidad neurológica sugerente de enfermedad cerebrovascular por afectación de la arteria carótida común30-32. Con menor frecuencia puede debutar con síncope30.
Otras manifestaciones que se pueden presentar son: signos
de hipoperfusión periférica, el incremento de la presión arterial que se producen en la mayoría de los casos
con una grave repercu sión y aumento de la disección7,33.
La insuficiencia aórtica es un signo importante de la
disección aórtica proximal (50-66%)
con soplo en el borde esternal derecho e intensidad dependiente de la presión arterial, que se debe principalmente a la dilatación del anillo y de la raíz aórtica4,34.
Las afectaciones de las arterias
segmentarias de la aorta se ven involucradas, entre ellas las arterias coronarias en donde se ma nifestará como un infarto
agudo de miocardio35 siendo en la di-
sección aórtica una entidad rara que puede ocurrir en el 2%
de casos. Otras arterias
importantes pueden verse afectadas, presen tando isquemia mesentérica, el infarto
renal, por afectación de las arterias
renales lo que desencadena hipertensión arterial, por aumento
de liberación de renina36,37.
DIAGNÓSTICO
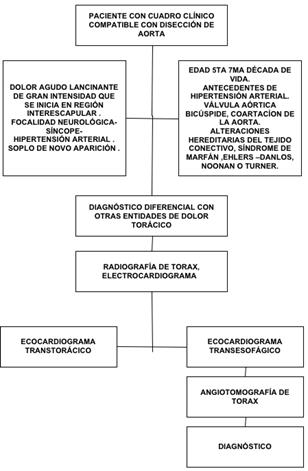 El
diagnóstico de la disección aórtica debe realizarse de una manera temprana con un cuadro de alta
sospecha clínica suge rente con los síntomas
y signos, siendo el dolor la principal
ma nifestación y orientación hacia
el diagnostico, y apoyándose en diferentes exámenes
complementarios38. Figura 1.
El
diagnóstico de la disección aórtica debe realizarse de una manera temprana con un cuadro de alta
sospecha clínica suge rente con los síntomas
y signos, siendo el dolor la principal
ma nifestación y orientación hacia
el diagnostico, y apoyándose en diferentes exámenes
complementarios38. Figura 1.
FIGURA No 1.
Abordaje diagnóstico de disección aórtica. Fuente. Base de datos de la investigación. Elaborado por.
Autores.
Radiografía de tórax
Es un examen
esencial en la valoración de un paciente
con clí nica y sospecha
de disección de la aorta, aunque tiene una baja
especificidad y sensibilidad y los signos radiográficos indirectos están presentes en menos del 30% de los
pacientes con disección aórtica38,39, tales como, borramiento o ensanchamiento del botón aórtico,
derrame pleural generalmente de predominio izquierdo, desviación de la tráquea,
distancia mayor de 6 mm entre una calcificación intimal y el contorno externo
de la pared aórtica,
ensanchamiento mediastínico, ensanchamiento de la aorta ascendente. La importancia de solicitarla es para el diagnóstico diferencial y patología pulmonar que puede estar presente en el diagnóstico diferencial de otras causas de dolor a nivel torácico40,41.
Electrocardiograma
El electrocardiograma en la mayoría
de los casos no aporta
nin guna información adicional siendo normal42,43. Puede
presentar signos de hipertrofia
ventricular izquierda en pacientes hipertensos
mal controlados43.
El electrocardiograma es fundamental en el diagnóstico diferen cial de la disección aórtica, para distinguir esta entidad del infarto agudo de miocardio, puesto que el cuadro clínico es generalmente muy similar siendo el dolor torácico la principal manifestación en ambas
entidades4,44.
Ecocardiograma
Es una técnica no invasiva, y se puede realizar en la cabecera del paciente. Usada en combinación con ultrasonido doppler
e imá- genes de flujo a color, da información sobre la existencia y grado de regurgitación aórtica45,46. Se puede realizar en dos modalidades ecocardiografía transtorácica, con un alto valor predictivo posi tivo, pero con baja sensibilidad y especificidad al tener algunas
limitaciones al ser una
técnica operador dependiente, pacientes con mala ventana para visualización de las estructuras (obesos, enfisematosos1,46. La otra modalidad con una alta sensibilidad y especificidad es la ecocardiografía transesofágica, llegando a un diagnostico en el 97% de los pacientes además
brinda informa ción adicional sobre el pericardio, la función sistólica y afectación valvular.
Aortografía
Es un método
invasivo y requiere
administración de medios
de contraste yodado.
Debido a las nuevas técnicas descritas34, cada vez este estudio se realiza con menor frecuencia. La indicación es para la valoración de las arterias
coronarias antes de la inter-
vención46.
Tomografía axial computadorizada
Es el examen de elección
para la valoración, clasificación de la disección
aórtica permite valorar su desplazamiento medial. Tiene mayor especificidad que la aortografía para detectar el colgajo de íntima
y las luces verdadera y falsa47.
Resonancia nuclear magnética
Junto con la tomografía es la técnica de elección presentando al gunas ventajas sobre la tomografía en el diagnóstico de disección aórtica, no utiliza radiación ionizante, se puede obviar el contraste al ser la sangre un líquido hiperintenso en las distintas fases de la resonancia magnética lo cual representa una gran ventaja, si el pa- ciente es alérgico o tiene comprometida su función renal, permitiendo una adecuada
valoración de la disección aórtica48.
TRATAMIENTO
El tratamiento de la disección de la aorta es médico y quirúrgico, esta revisión se enfoca en el tratamiento médico como abordaje
para el internista.
Tratamiento médico. Se realizará una monitorización exhaustiva de la tensión arterial
en ambos brazos,
el ritmo cardiáco, la diuresis horaria,
y cuando lo amerite, la presión capilar
pulmonar y gasto
el cardiaco49.
Las intervenciones iniciales
se centran en control adecuado
del dolor y disminuir
la presión arterial sistólica, las metas de la pre sión arterial sistólica son entre 100 y 120 mmHg, lo que evita que continúe la disección sobre la capa media14. El grupo de fármacos óptimos para disminuir la presión arterial son los nitratos, admi-
nistrados por vía endovenosa continua, de estos el nitroprusiato de sodio por sus
características farmacodinámicas como, vida media corta y eliminación rápida del torrente sanguíneo, además de su rápido
inicio de acción
es el de elección1. La dosis es va- riable dependiendo de la respuesta al paciente, las dosis de inicio es de 3 a 5 mcg/kg/min y la dosis
máxima debe ser inferior a 10 mcg/kg/min17. Los betabloqueantes también tienen un beneficio al disminuir las catecolaminas, el betabloqueador de elección es el labetalol por su presentación intravenosa, también se pueden utilizar otros betabloqueantes más
cardio selectivos como ate nolol o el metoprolol1.
CASO CLÍNICO
Paciente masculino de 35 años, con antecedentes de inmuniza ción para SARS COV 2 hace 7 meses y traumatismo cráneo en- cefálico moderado, hematoma epidural parietal derecho, con re- solución quirúrgica hace 18 meses, se descartó lesiones a nivel de tórax con radiografía de tórax normal, además se realizó ecografía FAST, para evaluación de pacientes politarumatizados, en ventana perihepática, suprapúbica, periesplénica y subxifoidea sin encon- trar alteración, que acudió a emergencia del Hospital Básico por presentar
cuadro de hemiparesia derecha más disartria, se realiza tomografía de cráneo sin encontrarse lesión, catalogándose como evento
cerebrovascular isquémico. Permanece
hospitalizado du rante una semana
con recuperación neurológica espontanea, posteriormente al cuadro se suma, disnea de grandes esfuerzos por lo que se realiza radiografía de tórax que refleja cardiomegalia, se deriva a hospital
de tercer nivel al servicio de cardiología donde
realizan ecocardiograma transtorácico que reporta aneurisma + di- sección de aorta ascendente de 15 mm e insuficiencia valvular aór tica de grado severo, por lo que se decide su ingreso para valora ción y tratamiento integral.
Al momento del ingreso con signos vitales: Presión
Arterial: 126/60mmHg, Frecuencia Cardiáca: 93xmin, Frecuencia Respira
toria: 20xmin, Temperatura: 36.5°C, Saturación de O2 96%, peso: 63kg
y talla: 165cm
Pulmonar: elasticidad y expansibilidad conservada, frémito con servado, murmullo vesicular conservado, no presenta ruidos so bre añadidos.
Corazón: soplo sisto/diastólico en foco aórtico irradiado hacia foco tricuspídeo Levin grado IV que no se modifica con maniobras de Valsalva y bipedestación que aumenta la intensidad con las manio bras de Rivero-Carvallo.
Examen neurológico: paciente vigil orientado en las tres esferas neurológicas, pares craneales sin alteración, reflejos conservados, fuerza muscular 4/5 en hemicuerpo derecho, sensibilidad super ficial y profunda conservada, tono muscular conservado, marcha normal.
Ecocardiograma Transtorácico: Realizado al momento del ingreso del paciente: Ventrículo izquierdo con hipertrofia excéntrica, anillo tricuspídeo lateral (TAPSE) 19 mm, válvula aórtica con falla de coaptación entre sus cúspides, flujo en
color demuestra insufi ciencia
grado mínimo, presión sistólica en la arteria pulmonar es- timada en 49 mmHg, vena cava inferior (VCI) mide 10mm, aneu risma + disección de aorta ascendente + insuficiencia valvular aór tica grado severa.
Tomografía computarizada (TC) de tórax. Realizado cuatro horas posterior al ingreso del paciente (Imagen 1 y 2).
Aortografía (Imagen 3 y 4).
Resonancia Magnética Nuclear Cerebral. Realizado a los doce días posterior al
ingreso del paciente: Signos de involución cortical, quiste
aracnoideo temporal bilateral. Imagen
a considerar proceso isquémico
subagudo en lóbulo parietal núcleo semioval izquierdo. Hipófisis aplanada más aracnoidocele grado IV, leve desviación
septal derecha
en área II de Cottle. Engrosamiento de la mucosa de los cornetes por hipertrofia.
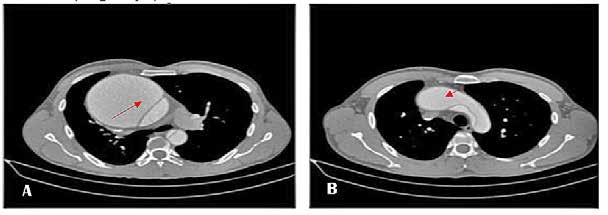
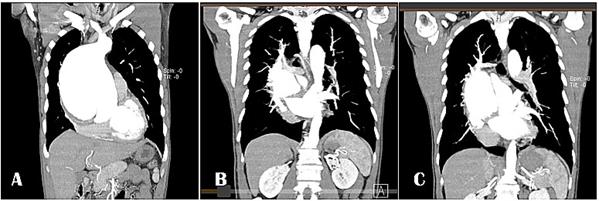
IMAGEN 1 . TC.
Aneurisma voluminoso de la raíz aórtica que compromete la aorta ascendente que mide
14 x 13 cm, (Imagen A) Flap de disección que separa la luz verdadera de la falsa, dicho flap compromete la raíz aórtica, la aorta ascendente y se extiende
hasta el extremo
proximal de la aorta descendente (Imagen A y B).
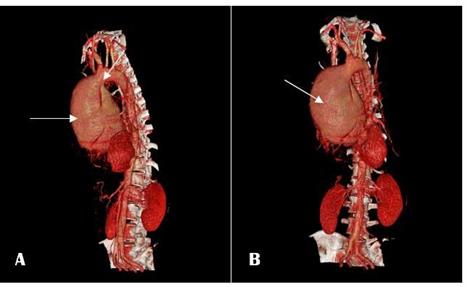 IMAGEN 2. Reconstrucción tridimensional de aortografia por TC: Observe
flechas Aneurisma sacular
disecante de aorta
ascendente con extensión al cayado y parte de aorta descendente (Tipo A de Stanford). Imagen A reconstrucción imagen lateral, Imagen B reconstrucción imagen frontal.
IMAGEN 2. Reconstrucción tridimensional de aortografia por TC: Observe
flechas Aneurisma sacular
disecante de aorta
ascendente con extensión al cayado y parte de aorta descendente (Tipo A de Stanford). Imagen A reconstrucción imagen lateral, Imagen B reconstrucción imagen frontal.
Fuente. Base de datos
de la investigación.
Elaborado por. Autores.
IMAGEN 3. Vista sagital de aortografía fase arterial, aneurisma sacular y Flap de disección de aorta ascendente y descendente, divide la luz aórtica en una luz verdadera pequeña
y una luz falsa más grande.
Fuente. Base de datos de la investigación. Elaborado por. Autores.
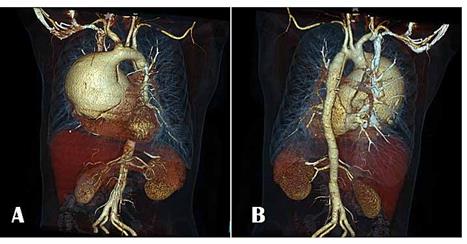 IMAGEN
4. Aortografia por TC reconstrucción en 3 dimensiones fase arterial: Aneurisma
sacular disecante de aorta ascendente
y parte de aorta descendente Tipo A de Stanford. Imagen A reconstrucción imagen anterior, Imagen B reconstrucción imagen posterior.
IMAGEN
4. Aortografia por TC reconstrucción en 3 dimensiones fase arterial: Aneurisma
sacular disecante de aorta ascendente
y parte de aorta descendente Tipo A de Stanford. Imagen A reconstrucción imagen anterior, Imagen B reconstrucción imagen posterior.
Fuente. Base de datos de la investigación. Elaborado por. Autores.
Posterior al diagnostico realizado de disección aórtica, se comu nico al área de terapia intensiva en donde se ingresó al paciente. Se realizó monitorización de las constantes vitales, con monitorización invasiva de la presión
arterial, posterior se instauro tra tamiento
farmacológico con betabloqueante, en este caso betalol intravenoso a dosis de 20 mg en bolo y posterior infusión de la- betalol a 1 mg/ min por doce horas,
como objetivo de la presión
arterial sistólica de 100 mm/Hg y una frecuencia cardiaca
entre 70 y 60 latidos
por minuto, al cumplir las metas se realizó cambio de betabloqueante intravenoso a carvedilol via oral 12.5 mg cada doce horas. Para el control del dolor se administró morfina 4 mg intravenosa cuando haya dolor. Paciente fue valorado por cirugía vascular, quien indica activación de red a hospital de mayor com plejidad
para tratamiento quirúrgico definitivo.
DISCUSIÓN
La disección de aorta es una anomalía
que se caracteriza por la creación de una falsa luz en la capa media aórtica3,11. Para des cribir
los distintos tipos de disección se ha utilizado varias cla sificaciones, entre las más importantes están la clasificación de Bakey y Stanford3,13. Tablas
1,2.
La clasificación de Stanford fue propuesta en 1970 por Dayli y colaboradores y la clasifica como Tipo A Proximal o ascendente, con extensión o no al arco y aorta descendente y Tipo B distal o descendente
siendo esta la clasificación que más relevancia ha cobrado por la mayoría de los autores
debido a su utilidad prác tica en cuanto al tratamiento y pronóstico3,7,11.
En el caso que se presenta, el paciente al tener un antecedente de politrauma ocurrido hace 18 meses
es esencial, ya que este dato puede
pasar desapercibido si no se hubiera tenido
en cuenta du rante la evaluación médica. La relación entre el trauma y la disec ción aórtica es un tema importante a considerar, ya que el trauma puede
debilitar la pared aórtica, predisponiendo a la formación de una disección en el futuro11. Este antecedente
de trauma se convirtió en un punto
de partida crucial
para el diagnóstico por descarte, además en el diagnóstico de la disección
aórtica, no se debe subestimar la importancia de los antecedentes médicos y, en particular, los eventos traumáticos previos7. Estos
antecedentes pueden ser la clave para un diagnóstico temprano, que es crucial para iniciar el tratamiento adecuado y evitar complicaciones po tencialmente mortales23.
CONCLUSIONES
La mortalidad de la disección aórtica es alta sin
tratamiento e incrementa con el pasar
de las horas y aunque la disección secundaria a traumatismo es poco frecuente, el diagnóstico siempre debe estar presente en caso de trauma por desaceleración, el sín toma principal es el dolor torácico, sin embargo se debe tener en cuenta
otras manifestaciones no tan típicas como en el de este caso que la principal manifestación fue la disnea que refirió el paciente, ya que un diagnóstico oportuno es vital para la supervivencia
del paciente, y muchas veces sus manifestaciones se pasan por alto al no ser las esperadas o inespecíficas como en este caso. El tratamiento es clínico y quirúrgico, siempre enfocado a dismi nuir
el riesgo de mortalidad.
ABREVIATURAS
SARS COV 2: severe acute
respiratory syndrome coronavirus 2; TAPSE: anillo tricuspídeo lateral; FAST: (del inglés: rápido; en ecografía: ultrasonido de trastreo y urgencia); TC: Tomografía computarizada; VCI: vena cava inferior.
CONTRIBUCIÓN DE LOS AUTORES
BM: Concepción y diseño del trabajo, Recolección / obtención de
resultados, Análisis e interpretación de datos, Redacción del manuscrito, Revisión crítica del
manuscrito, Aprobación de su versión final, Rendición de cuentas. (ICMJE).
DISPONIBILIDAD DE DATOS Y MATERIALES
Se utilizaron recursos
bibliográficos de uso libre y limitado. La información recolectada está disponible bajo requisición al autor principal.
APROBACIÓN DEL COMITÉ DE ÉTICA
Considerando, el “Reglamento
Sustitutivo del Reglamento
para la Aprobación y Seguimiento de Comités de Ética de Investiga- ción en Seres Humanos
(CEISH)”, aprobado el 02 de agosto de 2022 mediante
Acuerdo Ministerial 00005, que menciona: “Artí- culo 59.- Los reportes o análisis
de casos clínicos se po- drían considerar como exentos de evaluación y aprobación por un CEISH.
Sin embargo, para su desarrollo deben contar con el
consentimiento informado del titular
o representante legal cuando corresponda, previo a la revisión de la historia
clínica y recopilación de datos de ésta.”
CONSENTIMIENTO PARA PUBLICACIÓN
La publicación fue aprobada por el Comité
de Política Editorial de la Revista Médico
Científica CAMbios del HECAM en Acta 004 de fecha 29 de septiembre del 2023, ya que el estudio cuenta con consentimiento informado del paciente.
FINANCIAMIENTO
Se trabajó con recursos propios del autor.
CONFLICTOS DE INTERÉS
Los autores reportaron no tener ningún conflicto de interés personal, financiero, intelectual, económico y de interés corporativo.
REFERENCIAS BIBLIOGRÁFICAS:
1. Tchana-Sato V, Sakalihasan N, Defraigne JO. [Aortic dis- section]. Rev Med Liege.
2018 May;73(5–6):290–5. Available from: https://pubmed.ncbi.nlm.nih.gov/29926568/
2. Zhu X, Han X, Cui C, Sheng
X, Zhang D, Hou C, et al. Radiofrequency perforation and balloon valvuloplasty in infants with pulmonary atresia and intact ventricular septum. Zhonghua Er Ke Za Zhi Chin J
Pediatr. 2007 Mar;45(3):194–8. Available from: https://pubmed.ncbi. nlm.nih.gov/17504623/
3. Baliga RR, Nienaber CA, Bossone E, Oh
JK, Isselbacher EM, Sechtem U, et al.
The role of imaging in aortic dis- section
and related syndromes. JACC Cardiovasc Imaging.
2014 Apr;7(4):406–24. Available from: https://pubmed. ncbi.nlm.nih.gov/24742892/
4. Silaschi M, Byrne J,
Wendler O. Aortic dissection: me- dical, interventional and surgical management. Heart Br
Card Soc. 2017 Jan 1;103(1):78–87. Available from: https:// pubmed.ncbi.nlm.nih.gov/27733536/
5. Hughes GC. Management of acute type B aortic dissection; ADSORB trial. J Thorac Cardiovasc Surg. 2015 Feb;149(2 Suppl):S158-162. Available from:
https://pubmed.ncbi.nlm. nih.gov/25306065/
6. Meng X, Han J, Wang L, Wu Q.Aortic dissection during preg- nancy and postpartum. J Card Surg. 2021 Jul;36(7):2510–7. Available
from: https://onlinelibrary.wiley.com/doi/10.1111/ jocs.15575
7. Hagan PG, Nienaber CA,
Isselbacher EM, Bruckman D, Karavite
DJ, Russman PL, et al. The International Registry
of Acute Aortic Dissection (IRAD): new insights into an old disease. JAMA. 2000 Feb
16;283(7):897–903. Available from: https://pubmed.ncbi.nlm.nih.gov/10685714/
8. Parve
S, Ziganshin BA, Elefteriades JA. Overview of the current knowledge on etiology, natural
history and treat- ment of aortic
dissection. J Cardiovasc Surg (Torino). 2017 Apr;58(2):238–51. Available from: https://pubmed.ncbi. nlm.nih.gov/28124516/
9. Marroush TS, Boshara AR,
Parvataneni KC, Takla R, Mesiha NA. Painless
Aortic Dissection. Am J Med Sci. 2017 Nov;354(5):513–20.
Available from: https://pubmed.ncbi.
nlm.nih.gov/29173364/
10. Zhao R, Wu JL,
Qiu JT, Yu CT. Overview of multi-center registry of aortic dissection. Zhonghua Wai Ke Za Zhi. 2020 Aug
1;58(8):604–7. Available from: https://pubmed.ncbi. nlm.nih.gov/32727191/
11. Buivydaite K, Semenaite V,
Brazdzionyte J, Macas A. [Aortic
dissection]. Med Kaunas
Lith. 2008;44(3):247–55. Available from: https://pubmed.ncbi.nlm.nih.gov/18413993/
12. Mukherjee D, Eagle KA.
Aortic dissection--an update. Curr
Probl Cardiol. 2005 Jun;30(6):287–325. Available from: https://pubmed.ncbi.nlm.nih.gov/15973249/
13. DeSanctis RW, Doroghazi RM, Austen WG, Buc- kley MJ.
Aortic dissection. N Engl J Med. 1987 Oct 22;317(17):1060–7.
Available from: https://pubmed.ncbi. nlm.nih.gov/3309654/
14. Garrett BN, Ram CV. Acute aortic dissection. Cardiol Clin. 1984 May;2(2):227–38.
Available from: https://pubmed. ncbi.nlm.nih.gov/6399865/
15. Finkelmeier BA,
Marolda D. Aortic dissection. J Cardio- vasc Nurs. 2001 Jul;15(4):15-24.
doi: 10.1097/00005082- 200107000-00003. PMID: 11419663.
16. Aortic valve insufficiency
in the teenager and young adult: the role of prosthetic valve
replacement - Wold J Pe- diatr Congenit
Heart Surg. 2013 Ict 4(4): 397-402. Available from: https://pubmed.ncbi.nlm.nih.gov/24327634/
17. Elsayed RS, Cohen RG,
Fleischman F, Bowdish ME. Acute Type A Aortic Dissection. Cardiol
Clin. 2017 Aug;35(3):331–45.
Available from: https://pubmed.ncbi. nlm.nih.gov/28683905/
18. Finkelmeier BA,
Marolda D. Aortic dissection. J Cardio- vasc Nurs. 2001 Jul;15(4):15–24.
Available from: https:// pubmed.ncbi.nlm.nih.gov/11419663/
19. Jolobe OMP. Murmurs other
than the early diastolic murmur in aortic dissection. Am J Emerg Med. 2021 Nov;49:133–6.
Available from: https://pubmed.ncbi.nlm. nih.gov/34102459/
20. Han J, Xiang H,
Ridley WE, Ridley LJ. Aortic beak sign: Aortic dissection. J Med Imaging Radiat Oncol. 2018 Oct;62 Suppl
1:14. Available from: https://pubmed.ncbi.nlm.nih. gov/30309182/
21. Dmowski AT, Carey
MJ. Aortic dissection. Am J
Emerg Med. 1999 Jul;17(4):372–5. Available from: https://pubmed. ncbi.nlm.nih.gov/10452437/
22. Finkelmeier BA, Marolda
D. Aortic dissection. J Cardio- vasc Nurs. 2001 Jul;15(4):15–24.
Available from: https:// pubmed.ncbi.nlm.nih.gov/11419663/
23. Beam AS, Moore K.
Familial Thoracic Aortic Dissection. Radiol Technol.
2021 May;92(5):428–34. Available from: https://pubmed.ncbi.nlm.nih.gov/33903262/
24. Koechlin L, Schuerpf J, Bremerich J,
Sommer G, Gahl B, Reuthebuch O, et
al. Acute aortic dissection with entry tear at the aortic
arch: long-term outcome.
Interact Cardio- vasc
Thorac Surg. 2021 Jan 1;32(1):89–96.
Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8906687/
25. Larson H. Aortic
Dissection. Radiol Technol.
2017 Nov;89(2):193–5. Available
from: http://www.radiolo-gic- technology.org/content/89/2/193.extract
26. Tolis G, Sundt TM. Contemporary insights into the mana- gement of type an aortic dissection. Expert Rev Cardiovasc Ther. 2016 Oct;14(10):1189–96. Available from: https:// pubmed.ncbi.nlm.nih.gov/27454184/
27. Sfeir PM, Issa K, Ayoub CM.
Mesenteric Malperfu- sion Syndromes in Type A Aortic Dissection: Current Ma- nagement Strategies. J Cardiothorac Vasc
Anesth. 2021 Dec;35(12):3711–9. Available from: https://pubmed.ncbi. nlm.nih.gov/34217577/
28. Zimmermann M, Hittinger R, Court A, Cuttone F. Type B aortic dissection and interrupted
aortic arch. Eur J Car- dio-Thorac Surg Off J Eur Assoc Cardio-Thorac Surg. 2021 Jul 30;60(2):432. Available from:
https://pubmed.ncbi.nlm. nih.gov/33619547/
29. Setacci F, Sirignano P, de Donato
G, Chisci E, Pe- rulli A, Setacci C. Acute aortic dissection: natural
his- tory and
classification. J Cardiovasc Surg (Torino). 2010 Oct;51(5):641–6. Available from: https://pubmed.ncbi.nlm. nih.gov/20924325/
30. Baumann F, Makaloski V, Diehm N. [Aortic aneurysms and aortic dissection: epidemiology, pathophysiology and diagnostics].
Internist. 2013 May;54(5):535–42. Available from: https://pubmed.ncbi.nlm.nih.gov/23558776/
31. Minatoya K. The reality
of the treatment for acute aortic dissection in a megacity. Eur J Cardio-Thorac Surg Off J Eur Assoc Cardio-Thorac Surg.2021 Oct 22; 60(4):965–6. Avai- lable from: https://pubmed.ncbi.nlm.nih.gov/34077497/
32. Czerny M, Rylski B,
Beyersdorf F. Thoracic endovas- cular
aortic repair for uncomplicated type B aortic dissec- tion. Curr Opin Cardiol. 2016 Nov; 31(6): 606–10. Avai- lable from: https://pubmed.ncbi.nlm.nih.gov/27583374/
33. Ilyas S, Goodney PP. The Next Step in Type B Aortic Dis- section. J Am Coll Surg.
2021 Jan;232(1):53–4. Available from: https://pubmed.ncbi.nlm.nih.gov/33308767/
34. Miri R, Mleyhi S, Ben Mrad
M, Derbel B, Souid A, Boukriba S, et
al. Endovascular repair of ruptured Type B
aortic dissection. J Med Vasc. 2021
Jul;46(4): 186–9. Avai- lable from: https://pubmed.ncbi.nlm.nih.gov/34238514/
35. Ichihara Y, Azuma T, Saito S,
Niinami H. Nutcracker sy-
ndrome due to chronic aortic
dissection. J Card Surg. 2021 Mar;36(3):1138–9.
Available from: https://pubmed.ncbi. nlm.nih.gov/33527481/
36. Svensson LG,
Crawford ES. Aortic dissection and aortic aneurysm surgery: clinical
observations, experimental in- vestigations,
and statistical analyses. Part I. Curr Probl
Surg. 1992 Nov;29(11): 817–911. Available from: https:// pubmed.ncbi.nlm.nih.gov/1464240/
37. Grewal S, Contrella BN,
Sherk WM, Khaja MS, Wi- lliams DM.
Endovascular Management of Malperfusion Syndromes in Aortic Dissection. Tech Vasc Interv Radiol. 2021 Jun;24(2):100751. Available from:
https://pubmed. ncbi.nlm.nih.gov/34602272/
38. Robicsek F, Thubrikar MJ. Hemodynamic considerations regarding the mechanism and
prevention of aortic dissec- tion. Ann Thorac Surg. 1994 Oct;58(4):1247–53. Available from:
https://pubmed.ncbi.nlm.nih.gov/7944800/
39. Khoynezhad A, Gupta PK,
Donayre CE, White RA. Current status
of endovascular management of compli- cated
acute type B aortic dissection. Future Cardiol. 2009 Nov;5(6):581–8. Available from: https://pubmed.ncbi.nlm. nih.gov/19886785/
40. Craiem D, Casciaro ME. Age-associated changes in aortic geometry in patients with
type B aortic dissection. Eur J Cardio-Thorac
Surg Off J Eur Assoc Cardio-Thorac Surg. 2021 Jul 14;60(1):203–4. Available
from: https://ri.conicet. gov.ar/handle/11336/181610
41. Tajdini M,
Bayati M, Vasheghani-Farahani A. Aortic dis- section and cystinosis: is
there any relationship? Cardiol Young.
2017 Sep;27(7):1434–6. Available from: https:// pubmed.ncbi.nlm.nih.gov/28490397/
42. Mohamed SA, Misfeld M, Richardt D, Sievers HH. Iden- tification of candidate
biomarkers of acute aortic dissec- tion. Recent
Pat DNA Gene Seq. 2008; 2(1):61–5. Available from:
https://pubmed.ncbi.nlm.nih.gov/19075946/
43. Hanson J. Aortic
dissection. Aust Fam Physician. 2002 May;31(5):459–60. Available from:
https://pubmed.ncbi. nlm.nih.gov/12043552/
44. Erbel R, Zamorano J. The aorta. Aortic aneurysm, trauma, and dissection. Crit Care Clin. 1996 Jul;12(3):733–66. Avai- lable from: https://pubmed.ncbi.nlm.nih.gov/8839603/
45. Aalam A, Lafleur J. Aortic dissection in a 19 year old male without risk factors. Am J Emerg Med. 2020 Feb;38(2):410. e1-410.e3. Available from:
https://pubmed.ncbi.nlm.nih. gov/31836343/
46. Yang B. Replu from the
autor: Respect mother natu- re-aortic
root repari in acute type a aortic dissection.
J Thorac Cardiovasc Surg. 2021
Feb;161(2):e155–7. Avai- lable from: https://pubmed.ncbi.nlm.nih.gov/33229174/
47. Oakley CM. Aortic dissection. Q J Med. 1991 May;79(289):379–80. Available from: https://water- mark.silverchair.com/79-2-379.pdf?token=AQECA- Hi208BE49Ooan9kkhW_Ercy7Dm3ZL_9Cf3qfKA- c485ysgAAA2IwggNeBgkqhkiG9w0BBwagggNP- MIIDSwIBADCCA0QGCSqGSIb3DQEHATAeB-glghkgBZQMEAS 4w EQQMkBBei8NvDI8iENv- TAgEQgIIDFWXi4AuguHN2HcIUV74Ww5Pp-cOSJ9-zPLkotH26YY4iI3YuE8zArvwlP5xKx-1oeJdZ- 7GvDIzaZbGKbh62nv9nrUR_Ymb6RTInm5Hk7Yw-g8Utp3mZufEBc2My7r3zTiw4vxvVQXMa2PUw- DTgF5tMlibxZYjxxRjAcMWThkk3C1SvR_Md_2A- V33ZEgkNnlcTLZTzED6Q_AyXA28QowofSk
vHb6mr58aYOy0P4jumi7suZtAlVOybaoSWg6nL- CjRGADjTD0XFYTPzON29fYxvN7RZaVKq-jC-
g5b-mHaxjjba1wTU90W87qKqFN9Jd4HxLKbvT- 0lUYjVYY9u4hNbO_WkEV7ExtW-Vo8Zaq21jTfYZ- JQmZJ9TT7Uiec9j4rZy7_vDo-KXY0-8D4goJMy7v- bFGY9gFgiQ4RZfIQNvhhBxVmWO_fu_NhQRCIq- BRo18zeeR2EwvcBEU86dIWHzcyaBxpqr_Ql8yromHW- co3zcBnyyoy0b0behVTxkwwYaWX7XN7K-PICtnS-6N7N1pgOui4LBbC3aAtSFfNwbzjxVe7N9efVwL- PVvlTcl8-gX99r9REa0BU_tb2jH9_ImLCO0pgMQ-BLoXShLcTzHi1pLZjcVsbt0sVm_Qt12edjldTBSj-t_K_t-TGo9xr-WeFmikgFhrR1_Z0fRkLpqJdF1ZLE1p- kI0rsijn9BmdlmSevEmvLiUpYUAa0CbRGzgD_uIP- 9mW_6DnS35FF33USxYK6AvbSsa8TEw06_8APh1r- bAXD922i1yZKnzwWAOQGd_98WTSuimPrOYT- NiMhV2co47VVIbYwpfP0qxUrGxpeJecHgnGDtNoqfT- zRPzX2UZJz-rRW0T3oNKoYZVjSUKXH9RpitX6ur-8T7XEEa-VBXeYSNXhhvkyg1wp7OSkQ-XfGVAa_ icROcZdBenm74Vn5X8izwiYurIq91WcZucPaRu1fXy8b-PdIJIV90OXXoi0zq-OUzoHLtPNE7Guew2KKHMlgL- Z35DTB0jY7dqdEeR941H1PeT6T_vAm4MQO5d0Xlg-MWhskAAnwLXjXYgxQ
48. Zhang D, Lin Y, Liu Y,
Zhang X, Jiang C. Clinical analysis
of aortic dissection with sudden coma and pa-
raplegia as the main symptoms.
J Int Med Res. 2020 Mar;48(3):300060519895843. Available
from: https:// pubmed.ncbi.nlm.nih.gov/32216512/
49. Wada T, Ohuchi S, Oyama S, Takagi D, Igarashi W, Yama- moto
H. Ruptured type A aortic dissection with saddle pul- monary embolism-like appearance on computed tomography angiography. J Card Surg.
2021 Sep;36(9):3376–7. Avai- lable from: https://pubmed.ncbi.nlm.nih.gov/34056756/