
![]()

![]()
INFORMES DE CASO
Osteocondroma en una localización atípica. Reporte de Caso.
Osteochondroma in an atypical location. Case report
![]() Manuel Ricardo Valverde Gavilanes1, Klever
Geovanny
Cando
Guanoluisa2, Jazmin Mercedes
Infante Espinoza3, Evelyn Alexandra Guevara Castro4
Manuel Ricardo Valverde Gavilanes1, Klever
Geovanny
Cando
Guanoluisa2, Jazmin Mercedes
Infante Espinoza3, Evelyn Alexandra Guevara Castro4
Recibido: 01-04-2024 Aprobado: 12-04-2024 Publicado: 13-05-2023
CAMbios. 2024, v.23 (1): e959
1Médico tratante en traumatología y ortopedia infantil del Hospital General Docente Ambato. Correo: rimavaga@yahoo. com.mx ORCID: https://orcid.org/0009-0005-5832-1581
2Médico residente de traumatología del Hospital General Docente Ambato. Correo: klevercando29@gmail.com ORCID https://orcid.org/0000-0003-1725-9361
3Médico residente de cirugía general del Hospital General Docente Ambato. Correo: jaz15_24@hotmail.com ORCID: https://orcid.org/0009-0004-5517-2210.
4Médico Rural Chillanes. Correo: evegc98@gmail.com ORCID: https://orcid.org/0009-0002-7269-2774
Correspondencia autor:
Klever Geovanny Cando Guanoluisa
Latacunga-Ecuador
Código Postal: 050102
Correo: klevercando29@gmail.com
Teléfono: (+593) 998315036
Copyright: ©HECAM
CAMbios https://revistahcam.iess.gob.ec/index.php/cambios/issue/ archive
e-ISSN: 2661-6947
Periodicidad semestral: flujo continuo Vol. 23 (1) Ene-Jul 2024 revista.hcam@iess.gob.ec
DOI: https://doi.org/10.36015/cambios.v23.n1.2024.959
![]() Esta
obra está bajo una licencia
internacional Creative Commons
Atribución-NoComercial
Esta
obra está bajo una licencia
internacional Creative Commons
Atribución-NoComercial
RESUMEN
INTRODUCCIÓN. Los osteocondromas son considerados como el tumor benigno más común entre los de origen óseo, se denomina también exostosis, y se lo define por la Organización Mundial de la Salud como una proyección ósea cubierta de una capa cartilaginosa en la superficie externa. Representa el 20-50% de todos los tumores benignos óseos. Se diagnostica en su mayoría en pacientes pediátricos. RESULTADOS. Presentamos el caso de una paciente de 8 años con osteocondroma único en escápula de aparición espontánea, sin otras lesiones en el cuerpo. DISCU- SIÓN. Los lugares comunes de aparición de osteocondromas son los huesos largos con placa de crecimiento o metáfisis, localizaciones raras como la escapula comprenden menos del 1%. El tratamiento es expectante y al momento de producirse síntomas, está indicado la excisión quirúrgica. CONCLUSIÓN. La enfermedad tiene un curso benigno sin complicaciones cuando se trata de un tumor esporádico, en los síndromes de exostosis, las recurrencias y riesgo de malignidad hacen necesario un seguimiento más cercano.
Palabras Clave: Osteocondroma/cirugía; Escápula; Neoplasias Óseas; Cartílago; Traumatología; Pediatría.
ABSTRACT
INTRODUCTION. Osteochondromas are considered the most common benign tumor among those of bone origin, it is also called exostosis, and is considered by the World Health Organization as a bone projection covered with a cartilaginous layer on the external surface), it represents 20–50% of all benign tumors and is mostly diagnosed in pediatric patients. RESULTS. We present the case of an 8-year-old female with a single osteochondroma in the scapula of spontaneous appearance, without other lesions in the body. DISCUSSION: The common places of appearance are long bones with a growth plate or metaphysis, rare locations such as the scapula comprise less than 1%. The treatment is expectant, and when symptoms occur, surgical excision is indicated. CONCLUSION: The disease has a benign course without complications when it is a sporadic tumor, in exostosis syndromes the recurrences and risk of malignancy make closer follow-up necessary.
Keywords: Osteochondroma/surgery; Scapula; Bone Neoplasms; Cartilage; Traumatology; Pediatrics.
INTRODUCCIÓN
Los osteocondromas son considerados como el tumor benigno más común1 entre los de origen óseo, se denomina también exostosis, y es considerado por la Organización Mundial de la Salud como una proyección ósea cubierta de una capa cartilaginosa en la superficie externa2. Representa el 20-50% de todos los tumores benignos3. Se diagnostica en su mayoría en pacientes pediátricos4.
Este tipo de neoplasias pueden ser únicas o múltiples conociéndose como síndrome de exostosis múltiples u osteocondrosis familiar, un trastorno de herencia autosómico dominante5. Tradicionalmente se diagnostican de manera incidental o cuando comienzan a producir sintomatología. Dentro de las principales complicaciones que producen encontramos deformidades, frac- turas, compromiso neurovascular, formación de bursa y transformación maligna6. Los lugares comunes de aparición son aquellos huesos largos con placa de crecimiento o metafisis y localizaciones raras como la escápula comprenden menos del 1%. El tratamiento es expectante y, al momento de producirse síntomas, está indicado la excisión quirúrgica1.
Presentamos el caso de un osteocondroma único en la escapula de aparición espontánea, sin otras lesiones en el cuerpo con el fin de realizar una revisión de la bibliografía disponible entorno a estos tumores y dar a localizaciones infrecuentes.
CASO CLÍNICO
Paciente mujer de 8 años de edad, autoidentificada como mes- tiza, que no presentaba antecedentes personales clínicos ni quirúrgicos de relevancia, sin historial de neoplasias óseas en su familia. Madre refiere que hace 3 años apareció una masa en región de tórax posterior a la altura del tercio proximal de omóplato izquierdo. La paciente es valorada, en un primer momento, por el centro de salud de la localidad donde vivía y se refirió el caso al servicio de Traumatología pediátrica del Hospital General de la Provincia que decidió el ingreso para su estudio.
Al examen físico de ingreso, constantes vitales dentro de lo esperado para la edad de la paciente, en tercio superior de región escapular izquierda se pudo evidenciar una masa de aproximadamente 2 cm de diámetro, sobre elevada, de consistencia dura, no móvil, adherida a planos profundos y bordes regulares sin signos de inflamación aparente, que produjo cierto dolor palpación y a los movimientos de abducción del hombro, no se evidenció afectación neurovascular (Figura 1).
En analíticas de laboratorio, se reportaron valores dentro de parámetros normales, se corroboró la existencia de adecuada función renal y tiempos de coagulación que nos da evidencia del buen funcionamiento orgánico previo a la cirugía y por tanto de resultados favorables y menor riesgo de complicaciones. Se solicitaron estudios imagenológicos: radiografía en Y escapular evidenciando radio opacidad ósea a nivel de tercio proximal de escápula. (Figura 2)
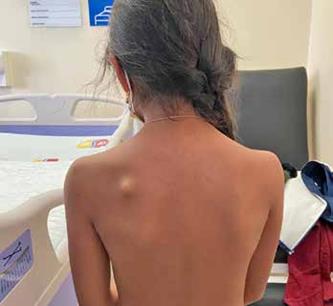
Figura 1: Masa localizada en tercio superior de escapulo izquierda hacia borde medial.
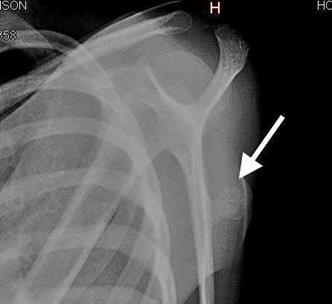
Figura 2: Radio opacidad en miembro superior izquierdo con densidad ósea.
Se programó el procedimiento de exéresis de osteocrondroma con el siguiente protocolo: Con normas de asepsia y antisepsia se realizó limpieza de sitio quirúrgico, se colocó a paciente en decúbito prono y administró anestesia general. El procedimiento realizó por abordaje posterior, longitudinal al borde medial del omóplato. (Figura 3)
Se obtuvo como resultado: tejido óseo de aproximadamente 1cm de diámetro con pedículo ancho adherido a cortical posterior de escapula con superficie redondeada lisa, bordes regulares y consistencia dura. Se finalizó el abordaje con el cierre de incisión con sutura nylon 3-0. El procedimiento no tuvo complicaciones, el sangrado fue escaso y la paciente se mantuvo hemodinámicamente estable bajo anestesia general. (Figura 4)

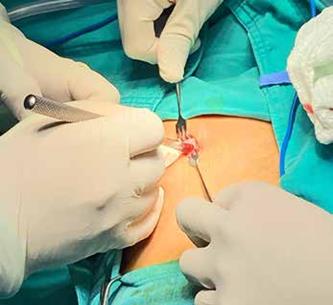
Figura 3: Abordaje escapular medial con corte longitudinal para exérisis de masa en región escapular izquierda.
Figura 5. Postquirúrgico a los 3 meses, herida con buena cicatrización sin
evidencia de signos de inflamación.
Al día siguiente de la intervención, paciente se encontraba en condiciones estables por lo que se decidió alta hospitalaria y se programó cita de control dentro de 8 días para retiro de suturas.
Dentro de 3 meses se programó nuevo seguimiento para valorar evolución de herida quirúrgica y revisión de resultado de histopatológico. La herida no presentó signos de inflamación y ninguna otra complicación, los rangos de movilidad del miembro afectado se encontraban conservados y el dolor desapareció (Figura 5). El informe de patología detalló un osteocondroma escapular con las siguientes características: tamaño de 1.2 cm x0.6 cm, con coloración grisácea y consistencia ósea.
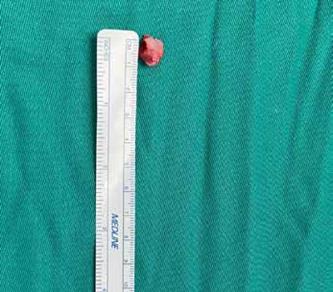
Figura 4: Masa extraída de la escapula de1 cm de diámetro, se evidenció
superficie redondeada, lisa, de bordes regulares y consistencia elástica.
DISCUSIÓN
Los osteocondromas son lesiones en la superficie ósea que se compone de cortical y médula, que se recubre de una especie de capuchón de tejido hialino que es patognogmónico de esta neoplasia, crecen por fuera de la fisis o placa de crecimiento1,5. El osteocondroma, representa entre 20-50% de todos los tumores benignos óseos, y el 10-15% de la globalidad de las neoplasias óseas7 predomina más en hombres que en mujeres con una pro- porción de 5 a 18, el 75% de los casos aparece antes de los 20 años. Los estudios como el de Bailescu et al. detallaron que la mayoría de los pacientes estudiados tenían entre 8 y 12 años4. Puede parecer solitario (85% de los casos) o como parte del síndrome de exositosis hereditaria múltiple por sus siglas en inglés HME (Herditary múltiple exostosis) que se presenta con una frecuencia en población occidental de 1,5% por año y su incidencia es de 1 en 50.000 personas5. De acuerdo con estas características epidemiológicas, el caso presentado contrasta la predominancia en hombres, puesto que es una paciente pediátrica femenina quien resultó afecta y concuerda con la predominancia de la forma solitaria y con la edad de aparición (antes de los 20 años)7.
La literatura médica disponible sugiere varias posibles teorías que explican el origen de las lesiones. En el caso de los tumores solitarios, se hipotetiza que un fragmento de la placa de crecimiento se hernia a través del periostio, continúa su crecimiento y genera de este modo una lesión sésil o pediculada localizada en la metáfisis del hueso. El fragmento que se separa puede hacerlo sin factor desencadenante (primarios) o resultados de factores como irradiación, cirugía, fracturas (osteocondroma secundario)7. Estudios recientes sugieren que los osteocondromas son neoplasias puesto que se han identificado mutaciones como gen EXT1 que codifica la exostina, que es parte de las glucosiltrans-ferasas que son determinantes en la síntesis de heparan sulfato, polisacárido que une a las proteínas core para generar proteglucanos de heparan sulfato. Los proteoglucanos de heparan sulfato se encuentran presentes en grandes cantidades en la membrana celular y en la matriz extracelular e interactúan con las proteínas morfogénicas del hueso participando en la regulación de formación de hueso y del cartílago5. En el estudio de Bailescu et al. en el que se cita la teoría de Lichtenstein y Muller, quienes hipotetizaron que el periostio es donde se encuentran alteraciones relacionadas con la diferenciación de osteoblastos y condroblastos4.
En el síndrome de exositosis hereditaria múltiple se da una pérdida de función heterocigota en los genes EXT1 del cromosoma 8q24.11-q24.13 y EXT-2 del cromosoma 11p11-127,9.
Otra alteración y que podría constituirse vía para tratamiento en los casos de osteocondromas múltiples está relacionada con el receptor de ácido retinóico RAR-gamma que regula el desarrollo y crecimiento del cartílago y del hueso, los estudios experimentales en modelos animales han mostrado que agonistas de RAR gamma puede inhibir la formación de las neoplasias1. El caso presentó una única neoplasia por lo que se trataría de la forma esporádica, no hereditaria y sin casos reportados dentro de su familia.
Los lugares de aparición más frecuentes de las neoplasias son en las superficies óseas de miembros superiores, con un ratio de 2 frente a los miembros inferiores. El fémur es el hueso largo que más casos ha reportado, alrededor del 30%, seguido de tibia en un 20% y humero en 10%, en menos del 5% de los casos aparece en los huesos planos como esternón, escápula, costillas y caderas5. El caso presentó un osteocondroma en una localización bastante inusual pues la incidencia de estos tumores en el omóplato es del 3-4.6% de los casos5,10. En el estudio de El Rhass et al. se reportaron 7 casos de osteocondroma escapulares de n total de 95 casos10.
A nivel macroscópico se puede observar una superficie lobulada, de color grisáceo que da el aspecto de una coliflor, el capuchón de cartílago varía entre 1-3 cm de grosor en pacientes pediátricos, en adultos solo debe llegar a unos cuantos milímetros11 y si es mayor de 2 cm se consideran características de malignidad12. A nivel microscópico, se caracteriza por tener celularidad de la metafases o placa de crecimiento, en la unión del capuchón cartilaginoso con el hueso, se puede ver osificación endocondral. La parte medular se forma en su mayor parte por médula amarilla y en menor proporción médula roja7.
La clínica es variable, en su mayoría, el paciente pasa asintomático, y los hallazgos son incidentales en radiográficas que se solicitan por otros motivos, a medida que la neoplasia va crecimiento los síntomas van apareciendo por compresión de estructuras adyascentes como vasos sanguíneos o nervios, frac- turas, inflamación de la bursa o por transformación maligna5, en el caso de aparición escapular, lo que predomina es un dolor a los movimientos del brazo13. En algunos reportes, como en el reporte de Pinzón, Castilla & Florez se presentó un síndrome de fricción escapulo torácica por esta clase de neoplasias13. Re- portes en Ecuador solo se ha encontrado un caso reportado por los autores Espín et al. en el que se expone el caso de una paciente similar, con masa dependiente del omóplato, la masa se encontraba a nivel subescapular14, por tanto este es el primer caso de ostecondroma escapular en tercio superior publicado en el país. En el estudio de Altwaijri et al. del año 2022 se hizo una revisión de los reportes hasta ese momento de osteocondromas en la escápula, encontrando 10 casos15. Otras localizaciones bastante infrecuentes reportadas esta el calcáneo12, en vértebras cervicales en específico en atlas (C2)16, en el hallux3, en cóndilo mandibular17.
El diagnóstico se basa en estudios de imagen, desde radiografía hasta aquellos que permiten identificar con mejor detalle el componente cartilaginoso, como la resonancia magnética, que permite determinar la longitud del capuchón cartilaginoso7. En el caso presentado se decidió realizar una radiografía, al poder haber identificado de manera clara las estructuras comprometedoras se optó por la exéresis. La histología es primordial para descartar otras masas que podrían tener características malignas como osteosarcomas u otras lesiones benignas como la enfermedad de Trevor7.
El tratamiento consiste en seguimiento, la intervención quirúrgica se recomienda cuando se produce sintomatología y cuando en imagen se evidencia afectación de estructuras adyascentes e incluso por razones estéticas5. Posterior a la resección recurrencia es 1-2% en aquellos que son únicos y en los que forman parte del síndrome de exostosis hereditaria múltiple se ha reportado que en promedio tienen que someterse 27 procedimientos quirúrgicos por recurrencias5,7. En el caso que reportamos, se decidió operar puesto que producía dolor y limitaciones a las actividades en la escuela además de razones estéticas.
El riesgo de malignización en las neoplasias solitarias es del 1% y en los que forman parte del Síndrome de exositosis hereditaria múltiple es del 10%-25%18. Lo más frecuente es la conversión a condrosarcoma de bajo grado19. Existe una cohorte de Florez et al. quién estudio 113 casos de osteocondromas solitarios entre 1957 y 2002, en 6 pacientes recurrieron los tumores y en 2 se conviertieron en condrosarcomas20.
CONCLUSIONES
Este caso evidencia que pese a esta localización inusual, siempre debe considerarse la posibilidad de una patología benigna en el diferencial de masa escapular y la mejor conducta es la resección con el fin de conocer las características tanto macroscópicas y microscópicas, para evitar sintomatología subyacente a la localización de este tipo de tumores, mejorar rangos de movimiento y calidad de vida.
ABREVIATURAS
HME: hereditary multiple. Exostosis multiple hereditaria.
CONTRIBUCIÓN DE LOS AUTORES
KC&JI: Recolección de datos y obtención de resultados. KC&JI: Análisis e interpretación de datos. KC&JI: Redacción del manuscrito. KC&JI , MV: Revisión crítica del manuscrito. KC&JI, MV: Aprobación de su versión final. KC&JI , MV: Rendición de cuentas (ICMJE). EG, MV: Redacción del manuscrito. EG: Revisión crítica del manuscrito. EG: Aprobación de su versión final. EG: Rendición de cuentas ICMJE).
APROBACIÓN DEL COMITÉ DE ÉTICA Y CONSENTIMIENTO PARA PARTICIPAR EN EL ESTUDIO
Considerando, el “Reglamento Sustitutivo del Reglamento para la Aprobación y Seguimiento de Comités de Ética de Investigación en Seres Humanos (CEISH)”, aprobado el 02 de agosto de 2022 mediante Acuerdo Ministerial 00005, que menciona: “Artículo 59.- Los reportes o análisis de casos clínicos se podrían considerar como exentos de evaluación y aprobación por un CEISH. Se obtuvo el consentimiento del representante de la paciente para la publicación científica de este caso y se contó con la autorización del jefe de servicio de Traumatología del Hospital General Docente de Ambato. Se siguieron las normas del tratado de Helsinki y se respetaron los principios de autonomía beneficencia, no maleficencia y justicia. La información se utiliza de manera exclusiva con fines académicos.
CONSENTIMIENTO PARA PUBLICACIÓN
La publicación fue aprobada por el Comité de Política Editorial de la Revista Médico Científica CAMbios del HECAM en Acta N° 002 del 12 de abril de 2024.
FINANCIAMIENTO
Recursos propios de los autores.
CONFLICTOS DE INTERÉS
Los autores reportaron no tener ningún conflicto de interés, personal, financiero, intelectual, económico y de interés corporativo.
AGRADECIMIENTOS
A nuestras familias por el apoyo incondicional a y nuestros pacientes y todos los pacientes alrededor del mundo sin ellos el progreso y desarrollo médico no sería posible.
REFERENCIAS BIBLIOGRÁFICAS
1. Garcia SA, Ng VY, Iwamoto M, Enomoto-Iwamoto M. Osteochondroma Pathogenesis. The American Journal of Pathology. 2021: 191(12), 2042–2051. DOI: https://doi.org/10.1016/j.ajpath.2021.08.003. Available from: https://ajp.amjpathol.org/article/S0002-9440(21)00351-5/fulltext
2. Ostensen H, Pettersson H, Davies AM. The World Health Organization Manual of Diagnostic Imaging: Radiogra- phic Anatomy and Interpretation of the Musculoskeletal System. World Health Organization; 2012. ISBN: 92 4 154555 0 Available from: https://iris.who.int/bitstream/ handle/10665/42457/9241545550_eng.pdf?sequence=1 [Last accessed on 2023 Feb 25].).
3. Schnirring-Judge M, Visser J. Resection and Reconstruction of an Osteochondroma of the Hallux: A Review of Benign Bone Tumors and a Description of an Unusual Case. The Journal of Foot and Ankle Surgery, 2009: 48(4), 495–505. DOI: https://doi.org/10.1053/j.jfas.2009.04.001. Available from: https://www.jfas.org/article/S1067-2516(09)00161-6/ abstract
4. Bailescu I, Popescu M, Sarafoleanu L, Bondari S, Sabetay C, et al. Diagnosis and evolution of the benign tumor os- teochondroma. Experimental and Therapeutic Medicine,
2021: 23(1). DOI: https://doi.org/10.3892/etm.2021.11026. Available from: https://www.spandidos-publications. com/10.3892/etm.2021.11026#
5. Tepelenis K, Papathanakos G, Kitsouli A, Troupis T, Barbouti A, Vlachos K, et al. Osteochondromas: An Up- dated Review of Epidemiology, Pathogenesis, Clinical Presentation, Radiological Features and Treatment Op- tions. In Vivo. 2021 Mar-Apr; 35(2):681-691. DOI:
10.21873/invivo.12308. PMID: 33622860; PMCID: PMC8045119. Available from: https://pubmed.ncbi.nlm. nih.gov/33622860/
6. Ha TH, Ha TMT, Nguyen Van M, Le TB, Le NTN, Nguyen Thanh T, Ngo DHA. Hereditary multiple exostoses: A case report and literature review. SAGE Open Medical Case Re- ports, 2022: 10, 2050313X2211037. DOI: https://doi.or- g/10.1177/2050313x221103732. Available from: https:// journals.sagepub.com/doi/10.1177/2050313X221103732
7. Alabdullrahman LW, Byerly DW. Osteochondroma. [Up- dated 2023 Feb 5]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK544296/
8. Sajid S, Yousaf A, Nabi U, Shahbaz A, Amin U. (2019). Sarcomatous Transformation of Recurrent Scapular Osteo- chondroma in a Patient with the Hereditary Multiple Osteo- chondromas: A Case Report and Literature Review. Cureus. DOI: https://doi.org/10.7759/cureus.6308. Available from: https://www.cureus.com/articles/25148-sarcomatous-trans- formation-of-recurrent-scapular-osteochondroma-in-a-pa- tient-with-the-hereditary-multiple-osteochondromas-a-ca- se-report-and-literature-review#!/
9. Kitsoulis P, Galani V, Stefanaki K, Paraskevas G, Karat- zias G, Agnantis NJ, Bai M. Osteochondromas: review of the clinical, radiological and pathological features. In Vivo.
2008 Sep-Oct;22(5):633-46. PMID: 18853760. Available from: https://www.cureus.com/articles/25148-sarcoma- tous-transformation-of-recurrent-scapular-osteochondro- ma-in-a-patient-with-the-hereditary-multiple-osteochon- dromas-a-case-report-and-l
10. El rharras S, Farah R, El Haoury H, Saidi H, El Bouchti I. Solitary osteochondroma of the Scapula: an uncommon localization. Clinical Case Reports and Reviews, 2017: 3(5): 1-3. DOI: https://doi.org/10.15761/ccrr.1000336. Available from: https://www.oatext.com/pdf/CCRR-3-336.pdf
11. Ha TH, Ha TMT, Nguyen Van M, Le TB, Le NTN, Nguyen Thanh T, et al. Hereditary multiple exostoses: A case report and literature review. SAGE Open Me- dical Case Reports, 2022: 10: 1-11, 2050313X2211037. DOI: https://doi.org/10.1177/2050313x221103732. Available from: https://journals.sagepub.com/doi/pd- f/10.1177/2050313X221103732
12. Patnala AK. Osteochondroma of the OsCalcaneum- A Case Report. Journal of clinical and diagnostic re- search. 2013: Aug: 7 (8): 1737-1739. DOI: https://doi. org/10.7860/jcdr/2013/4997.3253. Available from: https:// www.jcdr.net/article_fulltext.asp?issn=0973-709x&- year=2013&volume=7&issue=8&page=1737&iss - n=0973-709x&id=3253
13. Pinzón Escobar JA, Castilla Pérez RM, Flórez Her- nández DM. Síndrome de fricción escapulotorácica por un osteocondroma subescapular: presentación de un caso y revisión bibliográfica. Revista de la Asociación Argentina de Ortopedia y Traumatología, 2023: 88(6), 662–668. DOI: https://doi.org/10.15417/issn.1852-7434.2023.88.6.1724. Available from: https://raaot.org.ar/index.php/AAOTMAG/article/view/1724
14. EspinVillamarín L, Espin Rosero G, Silva R. Osteocondroma escapular: un caso infrecuente. Int.J.Med.Surg. Sci., 2016: 3(4):1031-1034. Available from: https://pes- quisa.bvsalud.org/portal/resource/pt/biblio-1095289
15. Altwaijri NA, Fakeeha J, Alshugair I. Osteochondroa of the Scapula: A Case Report and Literature Review. Cureus. 2022: 14(10). DOI: https://doi.org/10.7759/ cureus.30558. Available from: https://www.proquest.com/ docview/2730497103?sourcetype=Scholarly%20Journals
16. Lotfinia I, Vahedi A, Aeinfar K, Tubbs RS, Vahedi P. Cervical osteochondroma with neurological symptoms: literature review and a case report. Spinal Cord Series and Cases, 2017: 3(1). DOI: https://doi.org/10.1038/sc- sandc.2016.38. Available from: https://www.nature.com/ articles/scsandc201638.
17. Kumar Ashish Rastogi, Sanjay Modi Mancy, Nijhawan, Sushil. Osteochondroma of the mandibular condyle. Indian journal of dental research: official publication of Indian Society for Dental Research. 2011: 22: 4: 616. DOI:10.4103/0970-9290.90330. Available from: https:// pubmed.ncbi.nlm.nih.gov/22124074/
18. Schmale GA, Hawkins DS, Rutledge J, Conrad EU. Malignant progression in two children with mul- tiple osteochondromas. Sarcoma. 2010; 417105. doi: 10.1155/2010/417105. Epub 2010 May 9. PMID: 20467466; PMCID: PMC2866243. Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2866243/
19. de Souza AM, Bispo Júnior RZ. Osteochondroma: ignore or investigate? Rev Bras Ortop. 2014 Oct 27; 49(6):555-64. doi: 10.1016/j.rboe.2013.10.002. PMID: 26229862; PMCID: PMC4487501. Available from: https://www.ncbi. nlm.nih.gov/pmc/articles/PMC4487501/
20. Florez B, Mönckeberg J, Castillo G, Beguiristain J. So- litary osteochondroma long-term follow-up. Journal of Pe- diatric Orthopaedics B, 2008: 17(2), 91–94. DOI: https:// doi.org/10.1097/bpb.0b013e3282f450c3. Available from: https://journals.lww.com/jpo-b/abstract/2008/03000/soli- tary_osteochondroma_long_term_follow_up.9.aspx